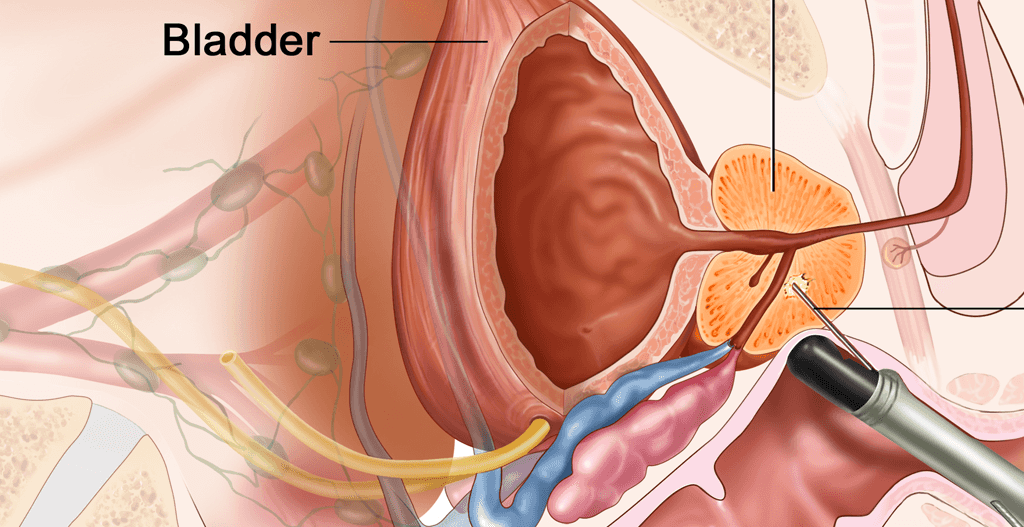
پروستات
پروستات قسمتی از دستگاه تناسلی مردان است. پروستات اندامی است که در جلوی راستروده و زیر مثانه قرار گرفته است. پروستات پیشابراه را احاطه میکند، این مجرا لولهای است که ادرار در آن جریان مييابد.
پروستات سالم اندازهای در حدود گردو دارد. اگر پروستات خیلی بزرگ شود به پیشابراه فشار میآورد، كه گاهي جریان ادرار از مثانه به آلت تناسلی را کند یا متوقف ميکند.
پروستات غدهای است که بخشی از مایع منی را میسازد. در زمان انزال، مایع منی کمک میکند تا اسپرم بهعنوان بخشی از منی به خارج از بدن مرد منتقل شود.
هورمونهای مردانه (آندروژن) باعث رشد پروستات میشوند. بیضهها منبع اصلی هورمونهای مردانه، شامل تستوسترون، هستند. غده فوقکلیه نیز تستوسترون تولید میکند اما در مقدار کم.
سلولهای سرطانی پروستات
سرطان در سلولها، واحدهای سازندهای که بافتها را میسازند، شروع میشود. بافتها اندامهای بدن را میسازند.
سلولهای عادی رشد میکنند و برای ساخت سلولهای جدیدی که بدن به آنها نیاز دارد، تقسیم میشوند. وقتی سلولهای عادی پیر میشوند و یا آسیب میبینند، میمیرند و سلولهای جدید جای آنها را میگیرند.
گاهی، در این فرایند خطایی رخ میدهد. یعنی سلولهای جدید، زمانیکه بدن به آنها نیاز ندارد، شکل میگیرند و سلولهای پیر یا آسیبدیده که باید بمیرند، نمیمیرند. ساخت سلولهای اضافی گاهی تودهای از بافت را تشکیل میدهد که تومور نامیده میشود.
رشد پروستات میتواند خوشخیم (غیرسرطانی) یا بدخیم (سرطانی) باشد.
تومورهای خوشخیم به اندازه تومورهای بدخیم زیانبار نیستند:
تومورهای خوشخیم (مثل BPH):
بهندرت تهدیدی برای زندگی هستند.
میتوانند برداشته شوند و احتمالاً دوباره رشد نمیکنند.
به بافتهای اطراف خود حمله نمیکنند.
در سایر قسمتهای بدن پخش نمیشوند.
تومورهای بدخیم:
ممکن است تهدیدی برای زندگی باشند.
اغلب، میتوانند برداشته شوند اما گاهی دوباره رشد میکنند.
به بافتها و اندامهای اطراف حمله میکنند و به آنها آسیب میزنند.
میتوانند به سایر قسمتهای بدن منتشر شوند.
سلولهای سرطانی میتوانند با جدا شدن از تومور پروستات گسترش یابند. آنها به رگهای خونی یا رگهای لنفاوی که در تمام بافتهای بدن منشعب میشوند، وارد میشوند. سلولهای سرطانی میتوانند به سایر بافتها بپیوندند و با تشکیل تومورهای جدید به آن بافتها آسیب بزنند. گسترش سرطان متاستاز نام دارد. بخش مرحلهبندی را برای اطلاعات در مورد سرطان پروستات گسترش یافته مشاهده کنید.
عوامل خطرزا
وقتی به شما گفته میشود سرطان پروستات دارید، طبیعی است تعجب کنید که چه چیزی ممکن است موجب بروز این بیماری شده باشد. ولی هیچکس دلایل دقیق بروز سرطان پروستات را نمیداند. پزشکان بهندرت میدانند که چرا سرطان پروستات در یک مرد پیشرفت میکند و در دیگری نمیکند.
به هرحال، تحقیق نشان میدهد که در مورد مردان دارای عوامل خطرزای معین، احتمال بیشتری برای پیشرفت سرطان پروستات، نسبت به دیگران، وجود دارد. گاهی ممکن است یک عامل خطرزا احتمال ایجاد بیماری را افزایش دهد.
مطالعات، عوامل خطرزای سرطان پروستات را پیدا کردهاند:
سن بالای 60 سال: سن، عامل خطر اصلی برای سرطان پروستات است. احتمال ابتلا به سرطان پروستات با بالا رفتن سن افزایش مییابد. بیشتر مردان مبتلا به سرطان پروستات در آمریکا بالای 65 ساله هستند. این بیماری در مردان زیر 45 سال، بهندرت اتفاق میافتد.
پیشینه خانوادگی: اگر پدر، برادر یا پسر شما سرطان پروستات داشته باشند، خطر ابتلا برای شما بیشتر میشود.
نژاد: سرطان پروستات بین مردان سیاهپوست رایج تر از مردان سفیدپوست یا آمریکاییهای اسپانیایی تبار و لاتین تبار است و بین مردان آسیایی/ جزیرهنشینان اقیانوس آرام و سرخپوستان آمریکایی و مردان بومی آلاسکا کمتر رایج است.
تغییرات معین پروستات: در مردانی با سلولهایی که نئوپلازی درون اپیتلیالی پروستات (PIN) درجه بالا نامیده میشوند، ممکن است خطر سرطان پروستات افزایش یابد. این سلولهای پروستاتی زیر میکروسکوپ غیرعادی بهنظر میرسند.
تغییرات معین ژنوم: پژوهشگران نواحی مشخصی از کروموزومها را که به خطر سرطان پروستات مربوط است، یافتهاند. طبق آخرین مطالعات، اگر مردی در یک یا چند قسمت از این نواحی، تغییر ژنتیک داشته باشد، خطر سرطان پروستات در او افزایش مییابد. میزان خطر به نسبت تعداد تغییرات ژنتیک بروز یافته، افزایش مییابد. همچنین، دیگر مطالعات خطر سرطان پروستات را در مردانی با تغییرات در ژنهای معینی مثل BRCA-1 و BRCA-2 نشان دادهاند.
داشتن یک عامل خطرزا به این معنی نیست که سرطان پروستات پیشرفت خواهد کرد. در بیشتر مردانی که عوامل خطرزا دارند، بیماری هرگز پیشرفت نمیکند.
بسیاری از عوامل خطرزای احتمالی دیگر تحت بررسی هستند. بهعنوان مثال، پژوهشگران بررسی کردهاند که ممکن است وازکتومی (جراحی بریدن یا بستن مجرایی که اسپرم را به خارج از بیضهها حمل میکند) یک عامل خطرزا باشد ولی بیشتر مطالعات هیچ گونه افزایش خطری را نشان ندادهاند. همچنین، بیشتر مطالعات نشان میدهند که احتمال ابتلا به سرطان پروستات با استفاده از الکل یا تنباکو، BPH، بیماریهای مقاربتی، چاقی، کمتحرکی یا رژیم غذایی با میزان زیاد چربی حیوانی یا گوشت افزایش نمییابد. پژوهشگران در مورد این عوامل خطرزا و عوامل احتمالی دیگر به تحقیق ادامه میدهند.
محققان همچنین، چگونگی پیشگیری از سرطان پروستات را بررسی میکنند. برای مثال، آنها فواید احتمالی داروهای معین، ویتامین E ، سلنیوم، عصاره چای سبز و مواد دیگر را بررسی میکنند. این مطالعات برای مردانی که هنوز سرطان پیشرفته پروستات ندارند، در حال انجام است.
علائم
فرد مبتلا به سرطان پروستات ممکن است هیچ علائمی نداشته باشد.
در صورت وجود علائم، علائم رایج شامل موارد زیر است:
مشکلات ادراری
عدم توانایی دفع ادرار
دشواری زمان شروع یا توقف جریان ادرار
نیاز مکرر به دفع ادرار، بهویژه در شب
جریان ادرار ضعیف
جریان ادرار که شروع و متوقف میشود
سوزش یا درد در هنگام ادرار کردن
دشواری در نعوظ
خون در ادرار یا منی
درد مکرر در قسمت پایینی کمر، مفصل ران، یا قسمت فوقانی رانها
اغلب، این علائم ناشی از سرطان نیست و ممکن است BPH، عفونت و یا مشکل سلامتی دیگر، دلیل این علائم باشد. اگر هر یک از این علائم را دارید باید با پزشک در میان بگذارید. چون این مشکلات میتوانند تشخیص داده و درمان شوند.
کشف و تشخیص
پزشک میتواند سرطان پروستات را پیش از آنکه علائمی داشته باشید، بررسی کند. در طول ملاقات در مطب، پزشک درباره سابقه پزشکی شخصی و خانوادگی شما سؤال میکند. شما معاینه بدنی خواهید داشت.
همچنین، ممکن است یکی یا هر دو آزمایش زیر را داشته باشید:
معاینه مقعد با انگشت: پزشک با دستکش و به کمک مواد لیزکننده انگشت خود را به راستروده وارد میکند و پروستات شما را از طریق دیواره راستروده احساس میکند. پروستات شما از نظر نواحی سخت و برآمده بررسی میشود.
آزمایش خون برای آنتیژن اختصاصی پروستات (PSA): یک بررسی آزمایشگاهی سطح PSA را در نمونه خون شما بررسی میکند. پروستات PSA را میسازد. سطح بالای PSA معمولاً به دلیل BPH یا پروستاتیت (التهاب پروستات) است. سرطان پروستات نیز ممکن است به سطح بالای PSA منجر شود. برگه دادههای درباره آزمایش آنتیژن مخصوص پروستات (PSA): پرسش و پاسخ را مطالعه کنید.
معاینه مقعد با انگشت و تست PSA در پژوهشهای بالینی مطالعه شدهاند تا سرطان پروستات زودتر تشخیص داده شود و افراد کمتری به علت این بیماری بمیرند.
معاینه مقعد با انگشت و تست PSA میتوانند مشکل در پروستات را کشف کند. هر چند این آزمایشها نمیتوانند نشان دهند که آیا این مشکل، سرطان است یا مشکل کماهمیتتری است. اگر نتایج آزمایش غیرعادی داشته باشید، ممکن است پزشک برای تشخیص، آزمایشهای دیگری را توصیه کند. برای مثال، معاینه شما ممکن است شامل سایر تستهای آزمایشگاهی شود، مثل آزمایش ادرار برای بررسی خون یا عفونت.
پزشک ممکن است روشهای دیگری را تجویز کند:
سونوگرافی از طریق مقعد: پزشک یک پروب را به درون راستروده وارد میکند تا پروستات شما را از لحاظ نواحی غیرعادی بررسی کند. پروب امواج صوتی را میفرستد که با گوش انساني قابل شنيدن نيست (سونوگرافی). این امواج از پروستات برمیگردند و یک کامپیوتر از انعکاس امواج برای ایجاد تصویری به نام سونوگرام استفاده میکند.
نمونهبرداری از طریق مقعد: نمونهبرداری، برداشت یک بافت برای مشاهده سلولهای سرطانی است که تنها راه مطمئن برای تشخیص سرطان پروستات است. پزشک سوزنهایی را از میان راستروده به پروستات فرو میکند و نمونههای کوچکی از بخش مرکزی بافت و از چند نواحی پروستات برمیدارد.
سونوگرافی از طریق مقعد معمولاً برای هدایت محل فرو کردن سوزنها استفاده میشود. یک آسیبشناس (پاتولوژیست) نمونههای بافتی را برای مشاهده سلولهای سرطانی بررسی میکند.
اگر سرطان تشخیص داده نشود
اگر سلولهای سرطانی در نمونه برداشته شده پیدا نشوند، از پزشک بپرسید که هر چند وقت یکبار، باید معاینه کلی داشته باشید. اطلاعات در مورد BPH و دیگر مشکلات پروستاتی خوشخیم را در مقاله با عنوان مفهوم تغییرات پروستات: راهنمای سلامتی برای مردان میتوان یافت.
اگر سرطان تشخیص داده شود
اگر سلولهای سرطان پیدا شوند، آسیبشناس نمونههای بافتی پروستات را برای گزارش درجه تومور زیر میکروسکوپ بررسی میکند. درجه تومور بیان میکند که بافت تومور چه مقدار با بافت عادي پروستات تفاوت دارد و نشان میدهد که تومور با چه سرعتی رشد میکند.
تومورهایی با درجه بالاتر، نسبت به تومورهایی با درجه پایینتر، سریعتر رشد میکنند. همچنین، تمایل بیشتری برای گسترش دارند. پزشکان از درجه تومور، همراه با سن و عوامل دیگر، برای انتخاب نوع درمان استفاده میکنند.
یک سیستم درجهبندی، استفاده از معیار گليسون (Gleason) است. معیار گليسون (Gleason) از 2 تا 10 درجهبندی میشود. با بالا رفتن معیار Gleason ، آسیبشناس برای مشاهده نمونههای سلولها در بافت پروستات از میکروسکوپ استفاده میکند. بیشتر الگوها از درجه 1 (شبیهتر به سلولهای عادی) تا 5 (غیرعادیتر) هستند. اگر دومین نمونه وجود داشته باشد، آسیبشناس درجه 1 تا 5 به آن میدهد و دو درجه معمول را با هم جمع میکند تا معیار Gleason را بسازد. اگر فقط یک نمونه مشاهده شود، آسیبشناس آن را 2 بار حساب میکند. برای مثال، 10=5+5 . معیار Gleason بالا (مثل 10) به معنی تومور پروستات با درجه بالاست. تومورهای با درجه بالا، نسبت به تومورهای با درجه پایین، تمایل بیشتری برای رشد سریعتر و گسترش دارند.
سیستم درجهبندی دیگر سرطان پروستات از درجههای 1 تا 4 (G1 تا G4) استفاده میکند. G4 بیشتر از G1 و G2 و G3 تمایل به رشد و گسترش دارد.
برای اطلاعات بیشتر در مورد درجه تومور، برگه اطلاعاتي با عنوان درجه تومور: پرسش و پاسخ را مشاهده کنید.
مرحلهبندی
اگر نمونهبرداری نشان دهد که شما سرطان دارید، لازم است پزشک مرحله بیماری را بداند تا بهترین درمان را برای کمک به شما انتخاب کند. مرحلهبندی تلاش دقیقی است برای فهمیدن اینکه آیا تومور به بافتهای اطراف حمله کرده است یا سرطان گسترش یافته است و اگر گسترش یافته است، به کدام قسمت بدن رسوخ كرده است.
بعضی مردان ممکن است به آزمایشهایی که تصادفی از بدن تهیه میشوند، نیاز داشته باشند:
اسکن استخوان: پزشک مقدار کمی ماده رادیواکتیو به داخل رگ تزریق میکند. این ماده از میان جریان خون عبور میکند و در استخوانها جمع میشود. دستگاهی که اسکنر نام دارد، پرتوتابی را حس میکند و اندازهگیری میکند. اسکنر از استخوانها تصاویری روی فیلم یا صفحه کامپیوتر تشکیل میدهد. این تصاویر سرطانی را که به استخوانها رسوخ كرده است، نشان میدهد.
CT اسکن: دستگاه پرتوي ايكس (X) که به کامپیوتر وصل میشود، تصاویری از حفره لگن یا دیگر قسمتهای بدن را، همراه با جزئیات میگیرد. پزشکان از CT اسکن برای جستوجوی سرطان پروستاتی که به غدد لنفاوی و سایر قسمتها گسترش یافته است، استفاده میکنند. شما ممکن است از طریق تزریق داخل رگ خونی در بازو و یا دست و یا از طریق تنقیه، نوعي ماده رنگی را دریافت کنید. تقابل مواد باعث میشود نواحی غیرعادی آسانتر دیده شود.
MRI: یک آهنربای قوی به کامپیوتر متصل میشود تا از قسمتهای داخلی بدن تصاویری با جزئیات بگیرد. پزشک میتواند این تصاویر را روی مانیتور ببیند و آنها را روی فیلم چاپ کند. MRI میتواند نشان دهد که آیا سرطان به غدد لنفاوی یا سایر قسمتها نفوذ كرده است یا نه. گاهی ماده رنگي باعث میشود نواحی غیرعادی در تصویر واضحتر باشند.
وقتی سرطان پروستات گسترش مییابد، اغلب در نزدیکی غدد لنفاوی پیدا میشود. اگر سرطان به این غدد دسترسی پیدا کند، ممکن است به سایر غدد لنفاوی، استخوانها یا سایر اندامها گسترش یابد.
وقتی سرطان پروستات از محل اصلی خود به قسمتهای دیگر بدن منتشر شود، نوع سلولهای غیرعادی و نام تومور جدید مثل تومور اولیه است. مثلاً اگر سرطان پروستات به استخوانها نفوذ كند، سلولهای سرطانی در استخوانها در حقیقت همان سلولهای سرطانی پروستات هستند. این بیماری، سرطان متاستاتیک (گسترشیافته) پروستات است نه سرطان استخوان. به همین دلیل درمان آن مثل سرطان پروستات است نه سرطان استخوان. پزشکان تومور جدید را بیماری متاستاتیک (گسترش یافته) مینامند.
مراحل سرطان پروستات عبارت است از:
مرحله يك (I): سرطان در طول معاینه مقعد با انگشت تشخیص داده نمیشود و در سونوگرام دیده نمیشود. وقتی بهمنظور دیگری، معمولاً برای BPH ، جراحی انجام میشود، سرطان بهصورت تصادفی کشف میشود. این سرطان فقط در پروستات وجود دارد. این درجه، جي يك (G1) است یا معیار گليسون (Gleason) آن بالاتر از 4 نیست.
مرحله دو (II): تومور پیشرفتهتر است و نسبت به مرحله يك (I) درجة بالاتری دارد اما تومور به دورتر از پروستات گسترش نمییابد. ممکن است در معاینه مقعد با انگشت تشخیص داده یا در سونوگرام دیده شود.
مرحله سه (III): تومور به اطراف پروستات گسترش مییابد. تومور ممکن است به کیسة منی حمله کند اما سلولهای سرطانی به غدد لنفاوی رسوخ نكرده است.
مرحلة چهار (IV): تومور ممکن است به مثانه، راستروده یا اندام اطراف (آن سوی کیسة منی) حمله کند. همچنین، ممکن است به غدد لنفاوی، استخوانها یا سایر قسمتهای بدن نفوذ كند.
درمانها عبارتند از: انتظار آگاهانه (انتظار همراه با مراقبت نیز نامیده میشود.)، جراحی، پرتودرمانی، هورموندرمانی و شیمیدرمانی. شما ممکن است ترکیبی از این درمانها را دريافت كنيد.
درمانی که برای شما مناسب است، به سن شما، درجه تومور (معیار گليسون Gleason)، تعداد نمونههای برداشته شده از بافت که شامل سلولهای سرطانی میشود، مرحله سرطان، علائم و سلامت عمومی شما بستگی دارد. پزشک میتواند انواع درمان متناسب با وضعيت شما، نتایج مورد انتظار از هر کدام و عوارض جانبی احتمالی را توضیح دهد. شما و پزشکتان میتوانید برای پیشرفت درمانی که با نیازهای شخصی و پزشکی شما سازگار باشد، با یکدیگر همکاری کنید.
ممکن است پزشک، شما را نزد متخصص بفرستد و یا خود شما مراجعه به متخصص را درخواست کنید. ممکن است شما بخواهید یک اورولوژیست، جراح متخصص در درمان مشکلات مربوط به اندامهای جنسی یا مجاری ادرار در مردان، را ببینید. متخصصان دیگری که سرطان پروستات را درمان میکنند، شامل سرطانشناس دستگاه ادراری ـ تناسلی، سرطانشناس بالینی و سرطانشناس پرتودرمان هستند. همچنین، ممکن است گروه مراقبت سلامتی شما شامل پرستار تومورشناسی و متخصص رژیمدرمانی معتبر باشد.
پیش از شروع درمان، از گروه مراقبت سلامتی خود دربارة عوارض جانبی احتمالی و چگونگی تغییر ناشی از درمان در فعالیتهای عادی خود، سؤال کنید. برای مثال، شايد بخواهید در مورد عوارض احتمالی بر فعالیتهای جنسی با پزشک صحبت کنید. مقاله دربارة انواع درمان موجود برای مردان مبتلا به سرطان پروستات در مراحل اولیه، پیرامون درمان و عوارض جانبی آن توضیح میدهد.
انتظار آگاهانه
اگر خطرها و عوارض جانبی احتمالی درمان مهمتر از فواید احتمالی آن باشد، شما ممکن است انتظار آگاهانه را انتخاب کنید. اگر سرطان پروستات شما در مرحلة ابتدایی که رشد آهستهای دارد، تشخیص داده شود، ممکن است پزشک «انتظار آگاهانه» را به شما توصیه کند. همچنین، اگر مسنتر باشید یا مشکلات جدی سلامت داشته باشید، شايد پزشک این درمان را پیشنهاد کند.
انتخاب انتظار آگاهانه به این معنی نیست که شما تسلیم شوید بلکه به این معنی است که عوارض جانبی جراحی یا پرتودرمانی را به تأخیر بیندازید. استفاده از پرتودرمانی یا جراحی، تضمینی برای داشتن عمر طولانیتر نسبت به کسی که درمان را به تأخیر میاندازد، نیست.
اگر شما و پزشکتان موافق باشید که انتظار آگاهانه ایده خوبی است، پزشک، بهطور منظم شما را معاینه میکند (مثلاً هر 3 الی 6 ماه). بعد از حدود یک سال، ممکن است پزشک دستور نمونهبرداری دیگری بدهد تا معیار گليسون (Gleason) را بررسی کند. اگر معیار گليسون (Gleason) بالا رفته باشد یا سطح پي.اس.اي PSA شما شروع به افزایش کند یا علائم شما پیشرفت نشان دهد، شما درمان را آغاز میکنید، احتمالاً، جراحی، پرتودرمانی یا درمان دیگری خواهید داشت.
انتظار آگاهانه، عوارض جانبی جراحی یا پرتودرمانی را به تأخیر میاندازد یا از آن جلوگیری میکند اما این انتخاب خطرهایی هم دارد. ممکن است برای بعضی مردان، احتمال کنترل سرطان را، پیش از گسترش، کاهش دهد. افزون بر آن، وقتی سن شما بالاتر باشد، تحمل جراحی یا پرتودرمانی سختتر خواهد بود.
اگر شما انتظار آگاهانه را انتخاب کنید اما نگران رشد سرطان در آینده باشید، باید احساس خود را با پزشکتان در میان بگذارید. انتخاب اغلب مردان، گزینه دیگری است.
جراحی
جراحی گزینهای است برای مردانی که سرطان پروستات در مراحل اولیه (مرحله 1 یا 2) دارند. گاهی جراحی برای مردان مبتلا به مرحلة 3 یا 4 سرطان پروستات هم استفاده میشود. جراح ممکن است همه یا قسمتی از پروستات را بردارد.
پیش از برداشتن پروستات، جراح ممکن است غدد لنفاوی حفره لگن را خارج کند. اگر سلولهای سرطان پروستات در غدد لنفاوی یافت شوند، احتمالاً بیماری به سایر قسمتهای بدن رسوخ كرده است. اگر سرطان به غدد لنفاوی رسيده باشد، همیشه جراح پروستات را برنمیدارد و ممکن است درمانهای دیگری را پیشنهاد کند.
چندین نوع جراحی برای سرطان پروستات وجود دارد که هر يك فواید و خطرهایی دارد.
شما میتوانید دربارة انواع جراحی و اینکه کدام نوع برای شما مناسب است، با پزشکتان صحبت کنید:
جراحی باز: برای درآوردن تومور، جراح یک شکاف (بریدگی) بزرگ داخل بدن شما ایجاد میکند.
این جراحی 2 راه دارد:
از طریق شکم: جراح کل پروستات را از طريق شكافي در شكم ايجاد كرده برمیدارد. این جراحی پروستاتبرداری رتروپوبیک رادیکال نامیده میشود.
بین کیسه بیضه و مقعد: جراح کل پروستات را از میان يك بریدگی بین کیسة بیضه و مقعد خارج میکند. این جراحی پروستاتبرداری پرینهآل (میاندوراهی) رادیکال نام دارد.
پروستاتبرداری با لاپاروسکوپ: جراح کل پروستات را از طریق بریدگیهای کوچکی که به یک شکاف بزرگ در شکم ترجیح داده میشوند، خارج میکند. یک لولة کوچک و باریک (لاپاروسکوپ) به جراح برای بیرون آوردن پروستات کمک میکند.
جراحی لاپاروسکوپی با روبات: جراح کل پروستات را از میان بریدگیهای کوچک خارج میکند. یک لاپاروسکوپ و روبات به درآوردن پروستات کمک میکنند. جراح از دستههایی در زیر کامپیوتر برای کنترل بازوهای روبات استفاده میکند.
جراحی سرمایشی: انتخاب نوع درمان برای بعضی مردان جراحی سرمایشی است. جراح وسیلهای را از میان بریدگی کوچکي بین کیسه بیضه و مقعد وارد بدن میکند. این وسیله بافت پروستات را منجمد میکند و از بین میبرد. جراحی سرمایشی تحت بررسی است.
تي.يو.آر.پي (TURP): مردی با سرطان پیشرفتة پروستات ممکن است برای کاهش علائم، TURP (برداشتن پروستات از طریق پیشابراه) را انتخاب کند. جراح یک آندوسکوپ بلند و باريك را از میان پیشابراه داخل میکند. ابزار برش انتهای آندوسکوپ، بافت داخل پروستات را برمیدارد. TURP ممکن است کل سرطان را خارج نکند اما میتواند بافتی را که جریان ادرار را مسدود کرده است، بردارد.
شما ممکن است چند روز یا چند هفته اول بعد از جراحی، راحت نباشید. هر چند دارو میتواند به مهار درد کمک کند. قبل از جراحی باید در مورد تسکین درد با پزشک یا پرستار گفتوگو کنید. بعد از جراحی، اگر نیاز به تسکین بیشتری داشته باشید، پزشک میتواند تدبیری بیندیشد.
زمان بهبود پس از جراحی، برای هر کس متفاوت است و به نوع جراحی بستگی دارد. شما ممکن است یک تا 3 روز در بیمارستان بستر باشید.
پس از جراحی، پیشابراه برای بهبود، نیاز به زمان دارد. شما یک سوند Catheter خواهید داشت. سوند لولهای است که برای خارج کردن ادرار از پیشابراه به مثانه وارد میشود. شما به مدت 5 روز الی 3 هفته، سوند را خواهید داشت. پرستار یا پزشک به شما نشان میدهد چگونه از آن مراقبت کنید.
بعد از جراحی، بعضی مردان ممکن است کنترل ادرار خود را از دست بدهند، (بیاختیاری ادراری). ولي بیشتر مردان در نهایت کنترل مثانه را بعد از چند هفته، دوباره بهدست میآورند.
جراحی میتواند به اعصاب اطراف پروستات صدمه بزند. آسیب این اعصاب میتواند مرد را به لحاظ جنسی ناتوان کند (ناتوانی در نعوظ). در بعضی موارد، جراح شما میتواند از اعصابی که نعوظ را کنترل میکنند، حفاظت کند. اما اگر شما یک تومور بزرگ داشته باشید یا توموری که خیلی به این اعصاب نزدیک باشد، جراحی ممکن است باعث ناتوانی جنسی شود. ناتوانی جنسی میتواند دائمی باشد. شما میتوانید با پزشک دربارة دارو و راههای دیگری که به کنترل عوارض جانبی جنسی درمان سرطان کمک میکند، صحبت کنید.
اگر پروستات شما برداشته شود، مدت زیادی منی تولید نخواهید کرد، و انزال خشک خواهید داشت. اگر آرزو دارید پدر شوید باید قبل از جراحی به بانک اسپرم یا روش بازیابی اسپرم فکر کنید.
پرتودرمانی
پرتودرمانی برای هر مرحله از سرطان پروستات انتخاب میشود. مردانی که سرطان پروستات آنها در مرحله اولیه است، ممکن است پرتودرمانی، را بهجای جراحی، انتخاب کنند. همچنین، ممکن است بعد از جراحی نیز برای از بین بردن هر سلول سرطانی که در ناحیة پروستات باقی مانده است، از پرتودرمانی استفاده شود. در مراحل بعدی سرطان پروستات درمان با پرتو ممکن است برای کمک به تسکین درد استفاده شود.
پرتودرمانی (رادیوتراپی هم نامیده میشود) از اشعههایی با نیروی زیاد برای از بین بردن سلولهای سرطانی استفاده میکند و فقط بر سلولهایی که در منطقه درمان شده قرار دارند، مؤثر است.
پزشکان از دو نوع پرتودرمانی برای درمان سرطان پروستات استفاده میکنند. بعضی مردان از هر دو نوع استفاده می کنند.
پرتودرمانی خارجی(External Beam Radiation): پرتو از یک ماشین بزرگ خارج از بدن تابانده ميشود. شما برای درمان به بیمارستان یا کلینیک خواهید رفت درمان معمولاً 5 روز در هفته، به مدت چندین هفته، طول میکشد. بیشتر مردان پرتودرمانی سهبعدی تطبیقی یا پرتودرمانی با شدت سازمانیافته (IMRT) را دریافت میکنند. این درمانها از کامپیوتر برای افزایش دقت هدفگیری سرطان استفاده میکنند تا آسیب به بافتهای سالم اطراف پروستات کاهش یابد.
براکیتراپی (brachytherapy): پرتو از مواد رادیواکتیوی میآید که معمولاً از مواد بسیار ریز به نام دانه تشکیل شدهاند. تعداد زیادی از دانهها داخل سوزنها قرار گرفتهاند و سوزنها به درون پروستات فرو برده میشوند. سوزنها خارج میشوند و دانهها در آنجا باقی میمانند. دانهها چند ماه از خود پرتو ساطع میکنند. زمانیکه اثر پرتوها تمام میشوند، نیازی به بیرون آوردن دانهها نیست.
عوارض جانبی اساساً به میزان تجویز و نوع پرتودرمانی بستگی دارد. شما در طول پرتودرمانی، به ویژه در هفتههای آخر درمان، بسیار خسته میشوید. استراحت مهم است اما معمولاً پزشکان به بیماران توصیه میکنند فعال بمانند وگرنه درد یا سایر مشکلات به سراغ آنها میآید.
اگر پرتودرمانی خارجی داشته باشید، ممکن است دچار اسهال یا تکرر و دشواری ادرار شوید. بعضی مردان مشکلات ادراری یا رودهای دائمی پيدا ميكنند. پوست شما در ناحیة درمان قرمز، خشک و حساس میشود. ممکن است در ناحیة درمان شده، ریزش مو پیدا کنید. این موها شايد دوباره رشد نکنند.
پرتودرمانی داخلی باعث بیاختیاری ادراري میشود. این عارضه معمولاً از بین میرود.
هورموندرمانی
مردانی با سرطان پروستات ممکن است پیش، در طول یا پس از درمان با اشعه، هورموندرمانی داشته باشند. درمان با هورمون بهتنهایی نیز برای سرطان پروستاتی که بعد از درمان بازگشت میکند، استفاده میشود.
هورمونهای مردانه (آندروژنها) میتوانند دلیل رشد سرطان پروستات باشند. هورموندرمانی سلولهای سرطانی پروستات را از گرفتن هورمونهای مردانه که باعث رشد آنها میشوند، بازميدارند. بیضهها منبع اصلی هورمون مردانه تستوسترون هستند. غدد فوقکلیوي نيز هورمونهای مردانة دیگر و مقدار کمی تستوسترون میسازد.
هورموندرمانی از داروها یا جراحی استفاده میکند:
داروها: پزشک ممکن است دارویی به شما توصیه کند که هورمونهای طبیعی را مسدود کند.
آگونیستهای هورمون آزادکننده هورمون لوتئینیزهکننده (LH-RH): این داروها میتوانند از ساخت تستوسترون توسط بیضهها جلوگیری کنند. مثل لئوپرولید، گوزرلین، و تریپتورلین. سطح تستوسترون بهآهستگی کاهش مییابد. بدون تستوسترون، تومور، کوچک یا رشد آن آهسته میشود. این داروها همچنین، آگونیستهای هورمون آزادکننده گنادوتروپین نیز نامیده میشوند. (GnRH)
ضد آندروژنها: این داروها عمل هورمونهای مردانه را مختل میکنند. مثل فلوتامید، بیکالوتامید و نیلوتامید.
داروهای دیگر: بعضی داروها مثل کتوکونازول و آمینوگلوتتیماید، از ساخته شدن تستوسترون توسط غدد فوقکلیوي جلوگیری میکنند.
جراحی: جراحی برای بیرون آوردن بیضهها بیضهبرداری (orchiectomy) نام دارد.
بعد از برداشتن بیضه یا درمان با آگونیستهای LH-RH، بدن شما برای مدت زیادی، از بیضهها که منبع اصلی هورمونهای مردانه هستند، تستوسترون دریافت نمیکنند. زیرا غده فوقکلیه مقدار کمی هورمون مردانه میسازد.
شما برای مختل کردن عمل هورمونهای مردانهای که باقی میمانند، آنتیآندروژن مصرف میکنید. این ترکیب درمان بهعنوان انسداد کلی آندروژن شناخته میشود. (انسداد آندروژن ترکیبی نیز نامیده میشود.) هرچند مطالعات نشان میدهند که انسداد کلی آندروژن بهتنهایی، مؤثرتر از جراحی یا آگونیستهای LH-RH نیست.
هورموندرمانی باعث عوارض جانبی مثل ناتوانی، گرگرفتگی و از دست دادن میل جنسی میشود. همچنین، درمانی که سطح هورمون را پایین آورد، میتواند استخوانهای شما را ضعیف کند. پزشک میتواند داروهایی را به شما توصیه کند که خطر شکستگی استخوان را کاهش میدهند.
آگونیست LH-RH ممکن است در ابتدا علائم را به مدت کوتاهی، وخیمتر کند. این مشکل موقتی، شعلهور شدن نامیده میشود. برای جلوگیری از «شعلهور شدن»، پزشک به مدت چند هفته همراه با مصرف آگونیست LH-RH، یک آنتیآندروژن تجویز میکند.
آگونیست LH-RH، مثل لئوپرولید، باعث افزایش چربی بدن، بهویژه دور کمر، میشود. سطح قند و کلسترول خون نیز ممکن است افزایش یابد. از آنجا که این تغییرات خطر دیابت و بیماری قلبی را افزایش میدهد، گروه مراقبت از سلامتی شما در مقابل این عوارض جانبی، از شما مراقبت میکنند.
ضد آندروژنها (مثل نیلوتامید) میتوانند باعث حالت تهوع، اسهال و رشد یا حساسیت پستان شوند. بهندرت، ممکن است باعث مشکلات کبدی شود (درد شکم، زردی چشمها یا ادرار تیره). بعضی مردان که نیلوتامید استفاده میکنند، ممکن است تنگی نفس یا افزایش سکته قلبی داشته باشند، و بعضی با دشواری تطابق با تغییرات ناگهانی نور مواجه شوند.
اگر انسداد کلی آندروژن دریافت کنید، نسبت به استفاده از یک نوع درمان هورمونی، احتمالاً عوارض جانبی بیشتری خواهيد داشت.
اگر به مدت طولانی کتوکونازول استفاده کنید، ممکن است باعث مشکلات کبدی شود و آمینوگلوتتیماید میتواند باعث بثورات پوستی شود.
پزشکان معمولاً سرطان پروستاتی را که به سایر نقاط بدن گسترش یافته است، با هورموندرمانی، درمان میکنند. برای بعضی مردان سرطان به مدت 2 تا 3 سال کنترل خواهد شد اما بعضی دیگر پاسخ کوتاهتری از هورموندرمانی خواهند داشت. در این زمان، بیشتر سرطانهای پروستات میتوانند با میزان کم یا حتی بدون هورمونهای مردانه نیز رشد کنند و هورموندرمانی بهتنهایی، چندان مفید نیست. در چنين شرايطي، پزشک، شیمیدرمانی یا دیگر شکلهای تحت بررسی درمان را به شما توصیه میکند. در بسیاری موارد پزشک ممکن است ادامه هورموندرمانی را پیشنهاد کند زیرا درمان با هورمون هنوز ميتواند در مقابله با بعضی از سلولهای سرطانی مفید باشد.
شیمیدرمانی
شیمیدرمانی ممکن است برای سرطان پروستاتی که گسترش یافته و به هورموندرمانی طولانیمدت پاسخ نداده است، استفاده شود.
شیمیدرمانی برای از بین بردن سلولهای سرطانی از داروها استفاده میکند. داروهای سرطان پروستات معمولاً از طریق ورید تزريق میشوند (داخل وریدی). شما ميتوانيد در کلینیک، مطب دکتر یا در خانه شیمیدرمانی شوید. بعضی مردان به بستری شدن در بیمارستان در طول درمان، نیاز دارند.
عوارض جانبی اساساً، به نوع و میزان داروهای مصرف شده بستگی دارند. شیمیدرمانی سلولهای سرطانی را که رشد سریع دارند، میکشد اما داروها میتوانند به سلولهای عادی، که به سرعت تقسیم میشوند نیز صدمه بزنند.
سلولهای خونی: وقتی شیمیدرمانی سطح سلولهای سالم خون را کاهش میدهد، احتمال ابتلا به عفونت، خونمردگی و احساس خستگی و ضعف زیاد بیشتر میشود. گروه مراقبت سلامتی شما کاهش سطح سلولهای خونی را بررسی میکند. اگر سطح آن پايین باشد، این گروه ممکن است شیمیدرمانی را برای مدت کوتاهی متوقف کند یا میزان تجویز دارو را کاهش دهد. داروهایی نیز وجود دارند که به بدن کمک میکنند تا سلولهای خونی جدید بسازند.
سلولهای ریشۀ مو: شیمیدرمانی معمولاً باعث ریزش مو ميشود. اگر ریزش مو داشته باشید، مو دوباره رشد میکند اما گاهي رنگ و ترکیب آن تغییر ميکند.
سلولهای پوشانندة دستگاه گوارش: شیمیدرمانی میتواند باعث کاهش اشتها، حالت تهوع، استفراغ یا اسهال شود. گروه مراقبت سلامتی شما میتواند برای کمک به حل این مشکل، به شما دارو دهد و یا راههای دیگری را توصیه کند.
عوارض جانبی دیگر عبارتند از: تنگی نفس و احتباس آب. گروه مراقبت سلامتی شما به شما دارویی میدهد تا از تولید بیش از حد آب در بدن جلوگیری شود. همچنین، شیمیدرمانی ممکن است باعث جوش پوستی، سوزش یا کرختی در دستها و پاها و تراخم در چشمها شود. گروه مراقبت سلامتی شما راههایی برای کنترل بسیاری از این مشکلات به شما توصیه میکند، ولي بیشتر آنها با پایان درمان از بین میروند.
تغذیه و فعالیت بدنی
مهم است که با تغذیة خوب و فعال ماندن، تا جایی که میتوانید، مراقب خود باشید.
شما برای داشتن وزن مناسب، به مصرف مقدار درست کالری نیاز دارید. همچنین، برای حفظ نیروی خود به پروتئین کافی نیاز دارید. تغذیه خوب ممکن است به شما کمک کند تا احساس بهبود و انرژی بیشتری داشته باشید.
پزشک، یک رژیمدرمانی معتبر، یا درمانگر میتواند یک رژیم غذایی سالم را پیشنهاد کند. همچنین، جزوۀ درباره «راهنماییهای تغذیه برای بیماران سرطانی»، نظرها و دستورالعملهای مفید بسیاری دارد.
تحقیق نشان میدهد که بيماران مبتلا به سرطان، وقتی فعال هستند، احساس بهتری دارند. پیادهروی، یوگا، شنا و فعالیتهای دیگر انرژی شما را افزایش ميدهند. ورزش ميتواند درد را کاهش دهد و مدیریت درمان را آسانتر کند. همچنین، میتواند به تسکین فشارهاي عصبي کمک کند. حتماً پیش از آغاز هر نوع فعالیت بدني که انتخاب میکنید، از پزشک نظر بخواهيد.
همچنین اگر فعالیت شما درد یا مشکلات دیگري در پی داشته باشد، حتماً پزشک یا پرستار خود را مطلع كنيد.
معاینات منظم برای پیگیری
پس از درمان سرطان پروستات شما به معاینات منظم نیاز دارید. معاینات منظم کمک میکنند تا مطمئن شوید که هر تغییری در سلامتی شما بررسی شده است و اگر نیاز باشد درمان میشود. اگر شما در فاصلۀ کنترلها، هرگونه مشکل سلامتی دانستيد، باید پزشک خود را در جريان قرار دهيد.
پزشک ميتواند از بازگشت سرطان جلوگیری کند. گاهی حتی زمانیکه بهنظر میرسد سرطان کاملاً برطرف شده یا از بین رفته است، بیماری برمیگردد. چون بعد از درمان، سلولهای سرطانی کشفنشده در جایی از بدن، باقی ماندهاند.
معاینات ممکن است شامل معاینة مقعد با انگشت و تست پي.اس.اي (PSA) باشد. افزایش در سطح PSA میتواند به معنی برگشت سرطان بعد از درمان باشد. همچنین، ممکن است پزشک نمونهبرداری، اسکن مغز، CT اسکن، MRI یا آزمایشهای دیگر را تجویز کند.