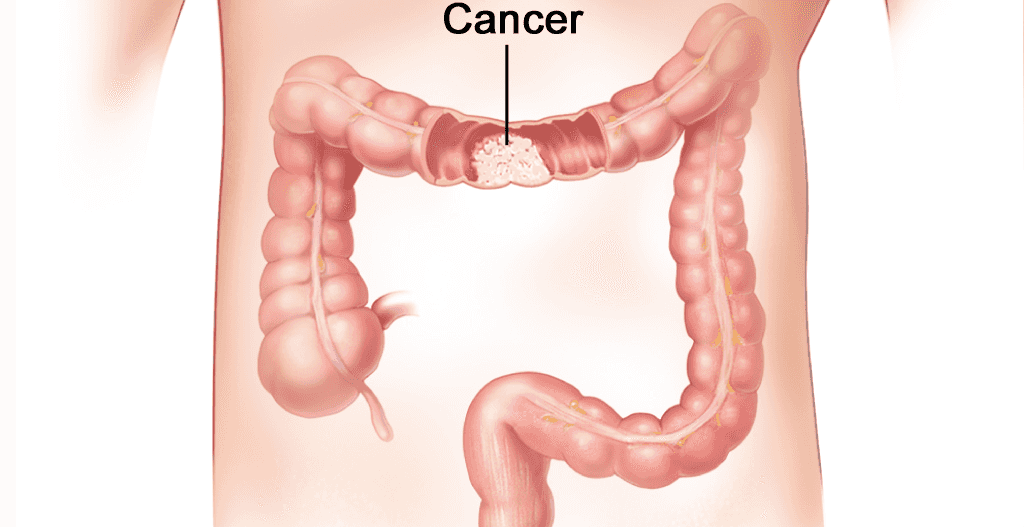
کولون و رکتوم
کولون و رکتوم بخشهایی از دستگاه هاضمه هستند. آنها یک مجرای بلند و قابل انعطاف را به نام روده بزرگ تشکیل میدهند. کولون حدود 1 تا 1.5 متر ابتدای روده بزرگ، و رکتوم چند سانتیمتر انتهایی آن است.
غذای نیمه هضم شده از روده کوچک وارد کولون میشود. کولون مواد غذایی و آب را از غذا جدا كرده و بقیه را تبدیل به مواد زائد (مدفوع) میکند. مواد زائد از کولون عبور ميكند و وارد رکتوم میشود سپس از راه مقعد از بدن خارج میشوند.
آشنایی با سرطان
سرطان در سلولها (واحد سازنده بافتها) شروع میشود. بافتها هم اندام بدن را میسازند.
در حالت عادی، سلولها رشد میکنند و تقسیم میشوند تا همزمان با نیاز بدن سلولهای جدید ایجاد کنند. وقتی سلولها پیر میشوند، میمیرند، و سلولهای جدید جای آنها را میگیرند.
بعضی وقتها، این فرایند منظم دچار اختلال میشود. سلولهای جدید وقتی بدن به آنها احتیاج ندارد تشکیل میشوند، و سلولهای پیر هم زمانی که باید بمیرند نمیمیرند. سلولهای اضافی یک توده از بافت به نام بافت زائد یا تومور تشکیل ميدهند.
تومورها خوشخیم یا بدخیم هستند
تومورهای خوشخیم سرطان نیستند:
تومورهای خوشخیم بهندرت تهدیدکننده حیات انسان هستند.
اکثر تومورهای خوشخیم قابل خارج کردن هستند و بعد از آن معمولاً دوباره رشد نمیکنند.
تومورهای خوشخیم به بافتهای اطراف خود تهاجم نمیکنند.
سلولهای با منشاء تومورهای خوشخیم به بقیه بخشهای بدن گسترش پیدا نمیکنند.
تومورهای بدخیم سرطان هستند:
تومورهای بدخیم در کل خطرناکتر از تومورهای خوشخیم هستند. آنها میتوانند تهدید کننده حیات انسان باشند.
تومورهای بدخیم معمولاً قابل خارج کردن هستند. اما بعضی وقتها بعد از آن هم دوباره رشد میکنند.
تومورهای بدخیم به بافتها و اندامهای کناري خود حمله ميکنند و به آنها صدمه ميزنند.
سلولهای سرطانی معمولاً از یک تومور بدخیم جدا ميشود. و به بقیه نقاط بدن گسترش پیدا ميكنند. سلولهای سرطانی با ورود به جریان خون یا دستگاه لنفاوی به تمام بدن انتشار مييابند. سلولهای سرطانی، تومورهای جدید که به بقیه اندامها آسیب میرساند را میسازند. به گسترش سرطان متاستاز گفته میشود.
وقتی سرطان کولورکتال به خارج از کولون و رکتوم گسترش مييابد، سلولهای سرطانی معمولاً در غده لنفاوی مجاور پیدا میشوند. اگر سلولهای سرطانی به این غدد رسیده باشند، ممکن است به سایر غدد لنفاوی و اندامها نیز گسترش پیدا کرده باشند. سلولهای سرطان کولورکتال بیشتر اوقات به کبد رسوخ میکنند.
وقتی سرطان از محل اصلی خود به یک نقطه دیگر بدن نفوذ كرد، تومور جدید با سلولهای غیرطبیعی مشابه و نامی مشابه تومور مبدأ را دارند. مثلاً، اگر سرطان کولورکتال به کبد رسوخ كرد، سلولهای سرطانی در کبد در حقیقت سلولهای سرطانی کولورکتال هستند. نام این بیماری سرطان کولورکتال گسترش یافته (متاستازي) است، و سرطان کبد نام نمیگیرد. به همین دلیل، مانند سرطان کولورکتال درمان میشود، نه سرطان کبد. پزشکان تومور جدید را بیماری دوردست یا متاستاز مینامند.
عوامل خطرزا
هیچکس دلایل دقیق سرطان کولورکتال را نمیداند. پزشکان اغلب نمیتوانند توضیح دهند چرا شخصی به این بیماری مبتلا میشود و شخص دیگر نمیشود. با اينحال، واضح است که سرطان کولورکتال واگیر نیست و هیچ كس نمیتواند این بیماری را از دیگری بگیرد.
تحقیقات نشان داده است که كساني که عوامل خطرزای مشخصی دارند بیشتر از بقیه احتمال ابتلا به این بیماری را دارند. عامل خطرزا، چیزی است که احتمال ابتلا به بیماری را افزایش میدهد.
مطالعات، عوامل خطرزای زیر را برای سرطان کولورکتال یافته است :
سن بالای 50 سال : احتمال ایجاد سرطان کولورکتال با افزایش سن بیشتر میشود. بیش از 90 درصد مبتلايان به این بیماری بعد از 50 سالگی تشخیص داده میشوند. سن متوسط تشخیص، 72 سال است.
پولیپهای کولورکتال : پولیپها بیرون زدهگیهایی روی دیواره داخلی کولون یا رکتوماند، كه در افراد بالای 50 سال شایعاند. بیشتر پولیپها خوشخیم (غیرسرطانی) هستند، اما بعضی از پولیپها (آدنومها) به سرطان تبدیل ميشوند. پیدا کردن و خارج کردن پولیپها احتمال سرطان کولورکتال را کاهش ميدهد.
سابقه خانوادگی سرطان کولورکتال : وابستگان نزدیک (پدر و مادر، برادرها، خواهرها، یا فرزندان) یک فرد با سابقهای از سرطان کولورکتال، بیشتر احتمال ابتلا به این بیماری را دارند، بهخصوص اگر آن فرد در سنین پایین مبتلا به سرطان شده باشد. اگر چند تن از وابستگان نزدیک سابقه ابتلا به سرطان کولورکتال را داشته باشند، احتمال حتی بیشتر میشود.
تغییرات ژنتیک : تغییرات در ژنهای خاصی احتمال سرطان کولورکتال را افزایش میدهد.
سرطان کولون غیرپولیپی ارثی (HNPCC(Hereditary nonpolyposis Colorectal Cancer : شایعترین نوع ارثی (ژنتیک) سرطان کولورکتال است و شامل 2 درصد کل موارد سرطان کولورکتال میشود. این بیماری به علت تغییراتی در یک ژن HNPCC ایجاد میشود. بیشتر كساني که یک ژن تغییر یافته HNPCC دارند به سرطان کولون مبتلا میشوند، و سن متوسط ابتلا به سرطان کولون در این افراد 44 سال است.
پولیپوز آدنومتوز فامیلیال (FAP) : بیماری ارثیِ نادری است که در آن صدها پولیپ در کولون و رکتوم تشکیل میشوند. به علت تغییر در یک ژن خاص به نام APC ایجاد مي شود، و اگر بيماري پوليپوز آدنومتوز فاميليال (FAP) درمان نشود، تا سن 40 سالگی تبدیل به سرطان کولورکتال میشود. پوليپوز آدنومتوز فاميليال (FAP) کمتر از 1 درصد کل موارد سرطان کولورکتال را شامل میشود.
اعضای خانواده كساني که مبتلا به سرطان كولون غيربيوپسي ارثي (HNPCC) یا پوليپوز آدنومتوز فاميليال (FAP) هستند بايد آزمایش ژنتیک برای جستوجوی تغییرات ژنتیکی خاص انجام دهند. ممکن است برای کسانی که در ژنهایشان این تغییرات را دارند، مسئولین بهداشتی روشهایی را برای کم کردن احتمال سرطان کولورکتال، و یا برای تشخیص آسانتر بیماری پیشنهاد کنند. پزشک میتواند برای بزرگسالان مبتلا به پوليپوز آدنومتوز فاميليال (FAP) ، برای خارج کردن تمام یا بخشی از کولون و رکتوم جراحي پیشنهاد کند.
سابقه شخصی سرطان : كسي که قبلا مبتلا به سرطان کولورکتال بوده میتواند دوباره مبتلا به سرطان کولورکتال شود. همچنین، خانمهایی که سابقه سرطان تخمدان، رحم (آندومتر)، یا پستان دارند بیشتر احتمال دارد که به سرطان کولورکتال مبتلا شوند.
کولیت اولسراتیو یا بیماری كولون : شخصی که سالها مبتلا به بیماریای باشد که باعث التهاب کولون شود (مانند کولیت اولسراتیو یا بیماری کولون) بیشتر در معرض خطر ابتلا به سرطان کولورکتال است.
رژیم غذایی : مطالعات نشان میدهد که رژیمهای غذایی با چربی بالا (بهخصوص چربی حیوانی) و کلسیم، فولات، و فیبر پایین ممکن است خطر سرطان کولورکتال را زیاد کند. همچنین، بعضی مطالعات نشان میدهد کسانی که در رژیم غذایی خود کمتر از میوه و سبزیها استفاده میکنند ممکن است در معرض خطر بیشتر سرطان کولورکتال قرار داشته باشند. البته نتایج تحقیقات همیشه یکسان نیست، و تحقیقات بیشتری در مورد تأثير رژیم غذایی در احتمال ابتلا به سرطان کولورکتال باید انجام شود.
سیگار کشیدن : كسي که سیگار میکشد ممکن است در معرض خطر بیشتری برای ابتلا به پولیپ و سرطان کولورکتال باشد.
از آنجا که بيماران مبتلا به سرطان کولورکتال امكان دارد دوباره به سرطان کولورکتال مبتلا شوند، بايد بهصورت منظم کنترل شوند. اگر مبتلا به سرطان کولورکتال هستید، شايد نگران باشید اعضای خانواده شما به این بیماری مبتلا شوند. آنها که فکر میکنند در معرض ابتلا به این بیماری هستند باید با پزشک خود مشورت کنند، و او روشهایی را برای کاهش این خطر و وقت ملاقاتهای مناسبی را برای کنترل منظم پیشنهاد خواهد كرد. برای آشنایی بیشتر با روشهایی که پولیپها و سرطان کولورکتال را تشخیص ميدهند به بخش غربالگری مراجعه کنید.
غربالگری
آزمایشهای غربالگری برای پیدا کردن پولیپها و سرطان قبل از اینکه علائمی وجود داشته باشد به پزشک کمک ميکند. پیدا کردن و خارج کردن پولیپها ممکن است از سرطان کولورکتال پیشگیری کند. همچنین، بهنظر میرسد درمان سرطان کولورکتال وقتی که این بیماری در مراحل ابتدایی تشخیص داده شود مؤثرتر است.
برای پیدا کردن پولیپها یا سرطان کولورکتال در مراحل ابتدایی:
افراد در دهۀ 50 سالگی و مسن تر باید غربالگری شوند.
كساني که خود را در گروه خطر بیشتر از متوسط از نظر سرطان کولورکتال ميدانند باید با پزشک خود دربارۀ لزوم انجام غربالگری قبل از 50 سالگی، و اینکه چه آزمایشی را بدهند، فواید و خطرات هر آزمایش، و فاصله بین ملاقاتها مشورت کنند.
از آزمایشهای غرباگری زیر برای پیدا کردن پولیپها، سرطان، و سایر نقاط غیرطبیعی در بدن میتوان استفاده کرد. دربارۀ هر آزمایش پزشك توضيحات بيشتري خواهد داد.
آزمایش خون مخفی در مدفوع (FOBT) : گاهی سرطان یا پولیپها خونریزی می کنند، و آزمایش خون مخفی در مدفوع (FOBT) میتواند مقادیر بسیار کم خون در مدفوع را شناسایی کند. بايد دانست كه موارد خوشخیم (مانند بواسیر) نیز باعث ایجاد خون در مدفوع ميشود.
سیگموئیدوسکوپی : پزشک داخل رکتوم (راست روده) و بخش پایینی کولون را با لولهاي دارای روشنایی به نام سیگموئیدوسکوپ بررسی میکند، و اگر پولیپی پیدا شود آن را خارج میکند. فرایند خارج کردن پولیپها «پولیپکتومی»(Polypectomy) نام دارد.
کولونوسکوپی: پزشک داخل رکتوم (راست روده) و تمام کولون را با استفاده از یک لوله بلند، دارای روشنایی به نام کولونوسکوپ بررسی میکند، و پولیپهایی را که پیدا میکند خارج میسازد.
باریم انما (تنقیه) با کنتراست دوگانه : به بیمار یک تنقیه با محلول باریم داده میشود، و هوا به داخل رکتوم پمپ میشود. چندین عکس رادیولوژی از کولون و رکتوم گرفته میشود. باریم و هوا کمک میکنند رکتوم و کولون واضحتر در عکسها نشان داده شوند و پولیپها و تومورها دیده شوند.
معاینه انگشتی رکتوم : معاینه انگشتی معمولاً بخشی از معاینات بالینی معمول است. پزشک یک انگشت که داخل دستکش، و چرب شده را داخل رکتوم قرار میدهد تا نقاط غیرطبیعی را حس کند.
کولونوسکوپی مجازی : این روش در حال مطالعه است. به بخش «امیدبخشی تحقیقات سرطان» مراجعه کنید.
علائم
یک علامت شایع سرطان کولورکتال تغییر در عادات گوارشی است. بعضی از این علائم عبارتند از :
داشتن اسهال یا یبوست.
احساس عدم تخليه كامل روده.
دیدن خون (قرمز روشن یا خیلی تیره) در مدفوع.
متوجه شوید مدفوع باریکتر از معمول شده است.
داشتن زور پیچ یا گرفتگی عضلانی مداوم، یا احساس پری یا نفخ.
کاهش وزن بدون دلیل مشخص.
احساس خستگی شدید دائمی.
داشتن حالت تهوع یا استفراغ.
در اغلب موارد این علائم مربوط به سرطان نیستند. سایر مشکلات جسمی نیز میتوانند علائم مشابهی ایجاد کنند. هر كس که این علامتها را داشته باشد باید با پزشک مشورت کند تا در سریعترین زمان ممکن تشخیص داده شود و درمان گردد.
معمولاً سرطان در مراحل ابتدایی باعث ایجاد درد نمی شود. مهم است که منتظر احساس درد برای رفتن به پزشک نباشید.
تشخیص
اگر نتایج آزمایش غربالگری فرد نشاندهنده سرطان باشند یا اگر فرد علائم بالینی دارد، پزشک باید متوجه شود آیا دلیل آن سرطان یا سایر عوامل است و از او دربارۀ سوابق پزشكي خودش و خانوادهاش سؤال می کند و معاینه بالینی به عمل میآورد، و یک یا چند آزمایش که در بخش غربالگری توضیح داده شد هم انجام ميشود.
اگر معاینه بالینی و نتایج آزمایشها حاكي از عدم وجود سرطان باشد، پزشک تصمیم ميگیرد که دیگر هیچ آزمایش و هیچ درمانی لازم نیست، و فقط یک نوبت ملاقات برای بررسیهای کلی پیشنهاد ميکند.
اگر آزمایشها یک منطقه غیرطبیعی (مانند پولیپ) را نشان دهند. احتمال دارد یک نمونهبرداری برای بررسی سلولهای سرطانی لازم باشد. اغلب بافت غیرطبیعی را هنگام کولونوسکوپی یا سیگموئیدوسکوپی خارج ميكنند و متخصص آسیبشناسی با میکروسکوپ، بافت را از نظر سلولهای سرطانی بررسی می کند.
مرحلهبندی
اگر نمونهبرداری نشان دهد که سرطان وجود دارد، پزشک برای انتخاب بهترین درمان نیاز به آگاهي از چگونگي گسترش (مرحله) بیماری دارد. مرحله بیماری براساس تهاجم یا عدمتهاجم تومور به بافتهای مجاور، گسترش یا عدمگسترش سرطان، و محلهای احتمالی انتشار آن در بدن، تعیین میشود.
بهمنظور تعيين مرحله بيماري بعضی از این آزمایشها تجویز ميشود :
آزمایش خون: پزشک دنبال آنتیژن ِکارسینوامبریونیک CEA)carcinoembryonic Antigen) و ترکیبات دیگر در خون میگردد. مقدار آنتیژن ِکارسینوامبریونیک CEA)carcinoembryonic Antigen) در خونِ بعضی از كساني که سرطان کولورکتال یا مشکلات دیگر دارند بالا است.
کولونوسکوپی : اگر برای بیمار کولونوسکوپی انجام نشده باشد، پزشک بهوسیله کولونوسکوپی به دنبال مناطق غیرطبیعی در تمام طول کولون و رکتوم میگردد.
سونوگرافی داخلِ رکتومی : یک ردیاب سونوگرافی (مافوق صوت) داخل رکتوم قرار میدهند. ردیاب امواج صوتیِ غیرقابل شنیدن را به بیرون میفرستد. امواج از رکتوم و بافتهای اطراف آن منعکس میشود، و یک کامپیوتر از انعکاس امواج برای تولید تصویر استفاده میکند. ممکن است تصویر عمق رشد تومورِ رکتوم یا گسترش احتمالی سرطان به غدد لنفاوی یا بافتهای مجاور را نشان دهد.
عکس اشعه ايكس از قفسه سینه : عکسهای اشعه ايكس قفسه سینه نشان ميدهند که آیا سرطان به ریه رسوخ كرده یا نه.
سي.تي.اسکن (CT Scan) : یک دستگاه اشعه ايكس که به کامپیوتر متصل است تعدادي عکس دقیق از مناطق داخل بدن میگیرد. گاهي یک ماده رنگی به بيمار تزریق ميشود. سي.تي.اسکن (CT Scan) نشان ميدهد که آیا سرطان به کبد، ریهها، یا اندامهای دیگر منتشر شده یا نه.
پزشک بعضي وقتها از آزمایشهای دیگري (مانند MRI) نیز برای بررسی گسترش سرطان استفاده ميکند. گاهی مرحلهبندی تا انجام جراحی برای خارج کردن تومور، کامل نمیشود (جراحی برای سرطان کولورکتال در بخش درمان توضیح داده شده است).
سرطان کولورکتال با مراحل زیر توصیف ميشود :
مرحله صفر (0) : سرطان فقط در داخلیترین لایه پوشاننده کولون یا رکتوم دیده میشود. نام دیگر مرحله صفر سرطان کولورکتال كارسينوم درجا(Carcinoma In Situ) است.
مرحله يك (I) : تومور به لایه داخلی کولون یا رکتوم رسوخ کرده ولي هنوز به داخل دیواره نفوذ نکرده است.
مرحله دو (II) : تومور بیشتر به داخل دیواره کولون یا رکتوم گسترش پیدا کرده است، و به بافتهاي مجاور تهاجم کرده، اما هنوز سلولهای سرطانی به غدد لنفاوی نرسيده است.
مرحله سه (III) : سرطان به غدد لنفاوی مجاور رسيده، اما به بخشهای دیگر بدن گسترش پیدا نکرده است.
مرحله چهار (IV) : سرطان در بخشهای دیگر بدن مانند کبد و ریهها منتشر شده است.
عود: به سرطانی گفته میشود که درمان شده و پس از یک دوره زمانی که در آن دوره سرطان قابل شناسایی نیست، برمیگردد. ممکن است بیماری در کولون یا رکتوم، یا بخش دیگری از بدن عود کند (برگردد).
درمان
بسیاری از بيماران مبتلا به سرطان کولورکتال میخواهند نقش فعالی در تصمیمگیری دربارۀ مراقبت پزشکیِ خودشان داشته باشند. و اين طبیعی است که بخواهند تا جایی که امکان دارد دربارۀ بیماری و انتخابهای درمانی خودشان بدانند. البته شوک واضطراب بعد از تشخیص، امكان فکر کردن به سؤالهایی که می خواهید از پزشک خود بپرسید را مشکل ميکند. معمولاً نوشتن فهرست سؤالها قبل از وقت ملاقات کمک میکند.
برای یادآوری حرفهای پزشک میتوانید یادداشت برداريد یا با اجازة او حرفهايش را ضبط كنيد. يا یک عضو خانواده یا یک دوست را برای شرکت در بحث، یادداشت برداشتن، یا فقط شنيدن حرفهاي پزشك همراه خود ببرید.
لازم نیست تمام سؤالها را در یک جلسه بپرسید. بعداً باز هم این امکان را دارید تا از پزشک یا پرستارتان بخواهید تا مسائلی را که واضح نیستند، توضیح دهند و دربارۀ جزئیات بیشتر بپرسید.
ممکن است پزشک بيمار را به متخصصی که در زمینۀ درمان سرطان کولورکتال تجربه دارد ارجاع دهد، یا خود بیمار درخواست ارجاع کند. متخصصینی که سرطان کولورکتال را درمان میکنند عبارتند از: جراحها، متخصصهای سرطان، و پرتوتابی سرطان (Radiation Oncologists) گاهي گروهی از پزشکان در درمان بيمار با هم همکاری دارند.
روشهای درمانی
گزينههاي درمان عمدتاً بستگی به محل تومور در کولون یا رکتوم و مرحله بیماری دارد. درمان سرطان کولورکتال شامل جراحی، شیمیدرمانی، درمان بیولوژیک، یا پرتودرمانی است. بعضی بيماران ترکیبی از این درمانها را دارند. این درمانها در زیر توضیح داده شدهاند.
گاهی سرطان کولون به شکل متفاوتی از سرطان رکتوم درمان میشود. انواع درمان سرطان کولون و رکتوم بهطور جداگانه در زیر توضیح داده شدهاند.
پزشک گزينههاي درمان و نتایج احتمالی را برای بیمار شرح ميدهد. شما و پزشکتان میتوانید برای رسیدن به یک برنامه درمانی که با نیازهای شما سازگاری دارد، با هم مشورت و همكاري کنید.
گزينههاي درمان سرطان شامل درمان موضعی و درمان سیستمیک (فراگیر) است.
درمان موضعی : جراحی و پرتودرمانی، درمانهای موضعی هستند. این درمانها بافتهاي سرطاني را در کولون یا رکتوم یا نزدیک آنها، از بدن بيمار خارج میکنند. زمانیکه سرطان کولورکتال به سایر نقاط بدن گسترش پیدا کرده باشد، از درمان موضعی برای کنترل بیماری در همان نقاط مشخص استفاده ميشود.
درمان سیستمیک (فراگیر) : شیمیدرمانی و درمان بیولوژیک (زیستشناختی) درمانهای سیستمیک هستند. داروها وارد جریان خون میشوند و سرطان را در سرتاسر بدن نابود یا مهار میکنند.
چون درمان سرطان معمولاً به سلولها و بافتهای سالم آسیب میرساند، عوارض جانبی هم شایع هستند. عوارض جانبی عمدتاً بستگی به میزان و نوع درمان دارند، و برای بيماران مختلف متفاوتند، و از جلسه درمانی تا جلسه دیگر تغییر ميکنند. قبل از شروع درمان، گروه مراقبت پزشکی شما عوارض جانبی احتمالی را توضیح میدهند و روشهایی را برای کمک به مهار آنها توصیه میکنند.
جراحی
جراحی رایجترین درمان مورد استفاده برای سرطان کولورکتال است.
کولونوسکوپی : ممکن است یک پولیپ بدخیم کوچک از کولون یا قسمت بالایی رکتوم بيمار بهوسیله کولونوسکوپ خارج شود. بعضی از تومورهای کوچک را نيز از راه مقعد بدون استفاده از کولونوسکوپ خارج ميكنند.
لاپاراسکوپی : سرطان کولون در مراحل ابتدایی را به کمک یک لوله باریکِ دارای روشنایی به نام لاپراسكوپ (Laparoscope) خارج ميكنند. به اين نحو كه سه یا چهار برش کوچک به داخل شکم داده میشود. سپس جراح بهوسیله لاپراسکوپ داخل شکم را میبیند. و تومور و قسمتهایی از کولون را برميدارد. در صورت لزوم غدد لنفاوی مجاور نیز برداشته ميشوند. جراح برای بررسی گسترش سرطان، بقیه روده و کبد را هم مورد ملاحظه قرار ميدهد.
جراحی باز : جراح یک برش وسیع برای برداشتن تومور و قسمتهایی از کولون یا رکتوم سالم روی شکم ایجاد میکند. بعضی از غدد لنفاوی مجاور نیز خارج میشوند. آنگاه جراح برای بررسی گسترش سرطان، بقیه روده و کبد را هم دقيقاً مورد ملاحظه قرار ميدهد.
وقتی قسمتی از کولون یا رکتوم خارج میشود، معمولاً جراح بخشهای سالم را دوباره به هم متصل ميکند، اما بعضی اوقات اتصال دوباره امکان ندارد. در این موارد، جراح برای خروج مواد زائد (مدفوع) از بدن راه جدیدی درست میکند،به اين نحو كه یک سوراخ (استوما، Stoma) در دیواره شکم ایجاد میکند، انتهای بالایی روده را به استوما متصل میکند، و انتهای دیگر را میبندد. عملی که برای ایجاد استوما انجام میشود کولوستومی (Colostomy) نام دارد. یک کیسه برای جمعآوری مواد زائد روی استوما را میپوشاند، و یک ماده چسبنده آن را در محلش نگاه میدارد.
برای اکثر بیماران، استوما موقتی است. و فقط تا زمانیکه کولون یا رکتوم بعد از جراحی بهبود پیدا میکند لازم است. بعد از بهبود، جراح بخشهای روده را دوباره به هم متصل میکند و استوما را میبندد. بعضی بيماران مخصوصاً کسانی که تومور در بخش پایینی رکتوم آنها قرار دارد به استومای دائمی نیاز دارند.
بيماراني که کولوستومی ميشوند گاهي دچار تحریک پوست اطراف استوما ميشوند. پزشک، پرستار، یا متخصص درمان استومای رودهایِ (Enterostomal Therapist) به بیمار آموزش ميدهند كه چگونه محل استوما را تمییز نگاه دارد و از تحریک و عفونت جلوگیری کنید. بخش توانبخشي اطلاعات بیشتری تحت عنوان چگونه بيماران بايد از استوما مراقبت کنند، دارد.
زمان بهبود پس از عمل، از يك بيمار به بيمار دیگر متفاوت است. ممکن است برای چند روز اول احساس ناراحتی کنید. دارو به کنترل درد کمک میکند. قبل از جراحی باید دربارۀ شیوه تسکین و يا كاهش درد با پزشک یا پرستار خود صحبت کنید. بعد از عمل اگر به مسكن بیشتری احتیاج داشتید، پزشک ميزان آن را متناسب با وضع شما تنظیم ميکند.
احتمال دارد که بیمار برای مدتی احساس خستگی یا ضعف کند. همچنین گاهی وقتها جراحی باعث یبوست یا اسهال میشود. گروه مراقبت پزشکی بيمار را از نظر علامتهای خونریزی، عفونت، یا مشکلات دیگری که احتیاج به درمان فوری دارند، تحتنظر میگیرد.
شیمیدرمانی
در شیمیدرمانی از داروهای ضد سرطان برای کشتن سلولهای سرطانی استفاده می شود. داروها وارد جریان خون میشوند و روی سلولهای سرطانی در سرتاسر بدن اثر میگذارند.
معمولاً داروهای ضد سرطان از راه رگ تزريق میشوند، اما بعضی از آنها بهصورت خوراکی به بیمار داده میشوند. ممکن است شما در بخش سرپایی بیمارستان، در مطب پزشک، یا در خانه درمان شوید. بهندرت نياز به بستري شدن در بیمارستان خواهيد داشت.
عوارض جانبی شیمیدرمانی عمدتاً بستگی به نوع دارو و دوز (میزان دارو در خون) دارد. این داروها میتوانند به آن دسته از سلولهای طبیعی که سریع تقسیم میشوند نيز آسیب برسانند.
سلولهای خون : این سلولها با عفونت مبارزه میکنند، به انعقاد خون کمک میکنند، و اکسیژن را به تمام بخشهای بدن میرسانند. وقتی که داروها روی سلولهای خونی اثر میگذارند، بیشتر احتمال دارد که فرد دچار عفونت شود، در برخي نقاط بدن او کبودي ايجاد شود و یا بهآسانی خونریزی کند وخیلی ضعیف یا خسته شود.
سلولهای ریشه موها : شیمیدرمانی معمولاً باعث ریزش مو ميشود. اما موهای بيمار، مدتي پس از شيميدرماني دوباره رشد خواهند کرد، اما احتمالاً رنگ و جنسشان تغییر ميکند.
سلولهای پوشاننده دستگاه گوارش : شیمیدرمانی معمولاً باعث کاهش اشتها، تهوع و استفراغ، اسهال، یا زخمهای دهان و لب ميشود.
شیمیدرمانی سرطان کولورکتال گاهي باعث دردناک شدن و قرمز شدن پوست کف دست و پا ميشود، و ممکن است پوستهریزیِ پوست ایجاد شود.
گروه مراقبت پزشکی راههایی برای کنترل بسیاری از این عوارض جانبی به بیمار پیشنهاد ميکند. بیشتر عوارض جانبی وقتی درمان تمام شود از بین میروند.
خواندن مقالة پايگاه علمي، پزشكي و آموزشي مؤسسة تحقيقات، آموزش و پيشگيري سرطان (www.ncii.ir) به نام «شما و شیمیدرمانی: راهنمای کمک به خود در طول درمان سرطان» را به شما توصيه ميكنيم.
درمان بیولوژیک
بعضی از مبتلایان به سرطان کولورکتالِ گسترش یافته، آنتی بادیِ مونوکلونال (تک دودمانی)، که نوعی درمان بیولوژیک است دریافت میکنند.
آنتیبادیهای مونوکلونال به سلولهای سرطان کولورکتال متصل میشوند، و در رشد سلولهای سرطانی و گسترش سرطان، تداخل ایجاد میکنند. بیماران، آنتیبادی تکدودمانی را از راه رگ در مطب پزشک، بیمارستان، یا درمانگاه دریافت میکنند. بعضی بیماران همزمان شیمی درمانی نیز ميشوند.
در طول درمان، گروه مراقبت پزشکی مراقب نشانههایی از بعضی مشکلات هستند. بعضیها برای پیشگیری از یک واکنش حساسیتی (آلرژیک) احتمالی، از دارو استفاده میکنند. عوارض جانبی عمدتاً بستگی به نوع آنتیبادیِ مونوکلونال مورد استفاده دارد. عوارض جانبی شامل بثورات پوستي، تب، دردهاي شکمی، استفراغ، اسهال، تغییرات فشار خون، خونریزی، یا مشکلات تنفسی است كه معمولاً بعد از اولین درمان خفیفتر میشوند.
پرتودرمانی
در پرتودرمانی (Radiation Therapy) از پرتوهای (اشعه) با انرژی بالا برای کشتن سلولهای سرطانی استفاده میشود. پرتودرمانی فقط در محل مورد درمان اثر میگذارد.
پزشکان از انواع مختلفی از پرتودرمانی برای درمان سرطان استفاده میکنند. بعضی وقتها بیماران دو نوع پرتو دریافت میکنند.
پرتوخارجی : پرتو از یک دستگاه در خارج از بدن بيمار تابانده میشود. رایجترین دستگاهی که برای پرتودرمانی مورد استفاده قرار ميگيرد تسهیلکننده خطی (Linear Accelerator) نام دارد. اکثر بیماران برای درمانشان مجموعاً 5 روز در هفته و برای چند هفته به بیمارستان یا درمانگاه میروند.
پرتو داخلی (کاشت پرتو یا براکیتراپی) : پرتو از یک ماده رادیواکتیو که در یک لوله باریک که مسقیماً داخل تومور یا نزدیکی آن كار گذاشته شده تابيده ميشود. بیمار در بیمارستان بستري ميشود و وسیله کاشته شده مجموعاً برای چند روز در محلش میماند که معمولاً قبل از اینکه بیمار به خانه برود خارج میشود.
پرتودرمانی هنگام عمل (IORT) : در بعضی موارد دادن پرتو در طول عمل انجام میشود.
عوارض جانبی عمدتاً به ميزان پرتوتابی و آن قسمت از بدن که تحت درمان قرار میگیرد بستگي دارد. پرتودرمانیِ شکم و لگن معمولاً باعث تهوع، استفراغ، اسهال، مدفوع خونی، یا حرکات رودهای فوری (نیاز به دفع مدفوع فوری) ميشود. گاهي نيز باعث مشکلات ادراری، مانند عدم توانایی در کنترل ادرار ميشود. علاوه بر این پوست بیمار در محل مورد درمان قرمز، خشک، و حساس ميشود، بهخصوص پوست اطراف مقعد بسیار حساس است.
احتمال زیادی وجود دارد که بیمار در طول پرتودرمانی بهخصوص در چند هفته آخر درمان خیلی خسته شود. در عین حالی که استراحت مهم است، پزشکان معمولاً به بیماران توصیه میکنند تا جایی که امکان دارد فعال باشند.
با آنكه عوارض جانبی شیمیدرمانی میتوانند آزار دهنده باشند و معمولاً پزشک آنها را درمان یا کنترل ميکند، پس از پایان درمان از بین میروند.
درمان سرطان کولون
بیشتر بیماران مبتلا به سرطان کولون با جراحی درمان میشوند. بعضی بیماران، هم جراحی و هم شیمیدرمانی میشوند و بعضی از كساني که بیماری پیشرفته دارند درمان بیولوژیک (زیست شناختی) میشوند.
مبتلایان به سرطان کولون بهندرت به کولوستومی نیاز پیدا میکنند.
با آنکه پرتودرمانی بهندرت برای درمان سرطان کولون استفاده میشود، لكن گاهی برای تسکین درد و علائم دیگر مورد استفاده قرار ميگيرد.
درمان سرطان رکتوم
در تمامی مراحل سرطان رکتوم، جراحی رایجترین درمان است. بعضی از بيماران، جراحی، پرتودرمانی، و شیمیدرمانی میشوند و بعضی از كساني که بیماری پیشرفته دارند درمان بیولوژیک (زیست شناختی) میشوند.
از هر هشت بیمار مبتلا به سرطان رکتوم، یک نفر به کولوستومی دائمی نیاز دارد.
پرتودرمانی ممکن است قبل یا بعد از جراحی انجام شود. بعضی بیماران قبل از جراحی پرتودرمانی میشوند تا تومور جمع شود (کوچک شود)، و بعضیها هم بعد از عمل، پرتودرمانی میشوند تا سلولهایی که باقی مانده است کشته شوند. در بعضی از بیمارستانها ممکن است بیمار در طول عمل جراحی پرتودرمانی شود، و بعضي از بیماران نيز فقط برای تسکین درد و علائم دیگر که به علت سرطان ایجاد میشوند، پرتودرمانی ميشوند.
تغذیه و فعالیت بدنی
درست خوردن و فعال بودن تا حد امکان، مهم است.
بیمار برای حفظ وزن مناسب در طول و بعد از جراحی، نیاز به مقدار مناسب کالری دارد، پروتئین، ویتامین و مواد مغذی کافی نيز مورد نياز اوست. درست غذا خوردن به بیمار کمک میکند تا احساس بهتر و انرژی بیشتری داشته باشد.
شاید درست خوردن مشکل باشد. گاهی اوقات به خصوص در طول درمان یا بلافاصله بعد از آن، ممکن است بيمار اشتها نداشته باشد یا احساس ناراحتی یا خستگی کند و يا احساس كند مزه غذاها به خوبی قبل نیستند. امکان دارد حالت تهوع، استفراغ، اسهال و زخمهای دهانی هم داشته باشد.
بسیاری معتقدند وقتی فعالند، احساس بهتری دارند. پیادهروی، یوگا، شنا و فعالیتهای دیگر میتوانند شما را قوی نگاه دارند و انرژی شما را زیاد کنند. البته بايد قبل از انتخاب هر نوع فعالیت بدنی از پزشک نظر بخواهيد. همچنین اگر فعالیت بدنی باعث ایجاد درد یا مشکلات دیگر ميشود حتماً پزشک یا پرستار خود را آگاه كنيد.
توانبخشی
بخش مهمی از مراقبتهای سرطان توانبخشی است. گروه مراقبت پزشکی هر تلاشی میکند تا بیمار هرچه سریعتر به زندگي طبیعی خود برگردد.
اگر بیمار استوما داشته باشد، باید بداند چگونه از آن مراقبت کند. پزشکان، پرستارها و متخصصین درمان استومای رودهای میتوانند به او کمک کنند. اغلب، متخصصین درمان استومای رودهای قبل از جراحی با بیمار دربارۀ اقداماتی که انجام میشود، گفتوگو میکنند. آنها به بيمار میآموزند كه چگونه بعد از عمل، از استوما مراقبت کند و دربارۀ مسائل مربوط به شیوه زندگی، از جمله موارد احساسی، فیزیکی (بدنی) و جنسی با او حرف ميزنند. آنها معمولاً اطلاعاتی هم دربارۀ منابع و گروههای حمایتی در اختیار بيماران قرار ميدهند.