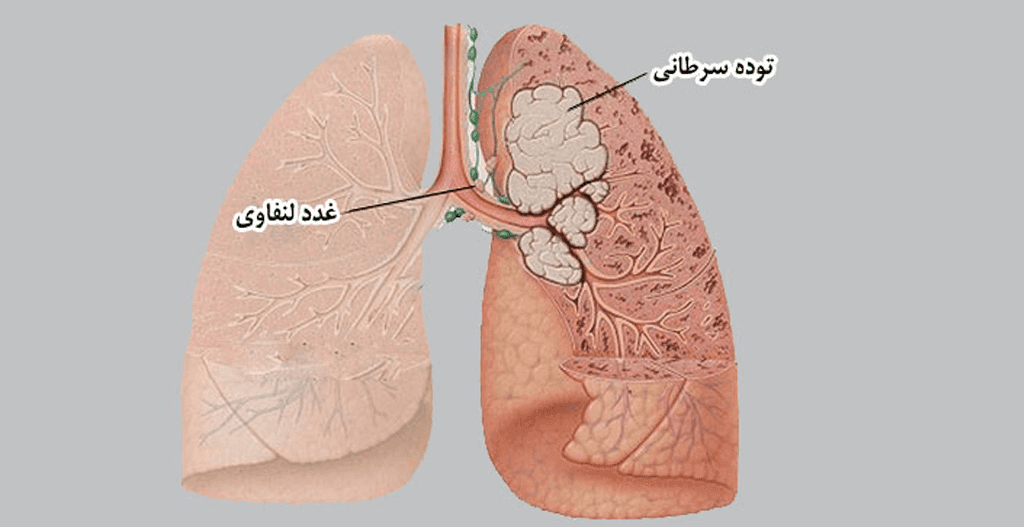
ریهها:
ریهها دو اندام بزرگ در قفسة سینۀ شما هستند. این اندامها بخشی از دستگاه تنفسی هستند. هوا از طریق بینی یا دهان وارد بدن شما میشود و پس از عبور از نای (لولۀ هوا) و هریک از نایژهها وارد ریه میشود.
در هنگام عمل دَم، ریههاي شما با هوا منبسط میشوند و به این گونه بدن اکسیژن لازم را دریافت میکند.
در هنگام بازدم هوا از ریههای شما خارج میشود و دیاکسیدکربن بدن را دفع میکند.
ریۀ راست شما شامل سه لَت (لوب) ا ست. ریۀ چپ کوچکتر و شامل دو لَت است.
بافت نازکی (غشاء جانبي) ریهها و درون ناحیۀ قفسة سینه را ميپوشاند. بین دو لایۀ غشاء جانبي مقدار کمی مایع (مایع پردۀ جنب) قرار دارد. بهطور معمول مقدار زیادی از این مایع در این محل جمع نمیشود.
سلولهای سرطانی:
سرطان از سلولها ـ که عوامل سازندة بافتها هستند ـ آغاز میشود. بافتها اندامهای بدن را تشکیل میدهند.
معمولاً سلولهاي سالم رشد ميكنند و تقسیم میشوند تا سلولهای جدید مورد نیاز بدن را تولید کنند. هنگاميکه سلولهای عادی پیر ميشوند یا آسیب میبینند میمیرند و سلولهاي جدید جای آنها را میگیرند.
گاهی این روند منظم بهدرستی انجام نمیشود. سلولهاي جدید هنگامی بهوجود ميآیند که بدن به آنها نیازی ندارد و سلولهای پیرشده یا آسیب دیده نیز از بین نمیروند. تجمع سلولهای اضافی معمولاً باعث تشکیل تودهای از بافت میشود که تومور نام دارد.
سلولهای تومور، خوشخیم (غیرسرطانی) یا بدخیم (سرطانی) هستند. معمولاً سلولهای تومورِ خوشخیم به اندازۀ سلولهای بدخیم مضر نیستند.
تومورهای خوشخیم ریه:
معمولاً خطر مرگ را به همراه ندارند.
معمولاً نیازی به خارج کردن آنها نيست.
به بافتهای مجاورشان حمله نمیکنند.
به بخشهای دیگر بدن منتشر نمیشوند.
تومورهای بدخیم ریه:
معمولاً موجب مرگ ميشوند.
شاید پس از خارج کردن، مجدداً در بدن رشد کنند.
میتوانند به بافتها و اندام مجاورشان حمله کنند.
قابليت انتشار به بخشهای دیگر بدن را دارند.
سلولهای سرطانی با جدا شدن از تومور اصلی شروع به انتشار ميکنند. این سلولها وارد رگهای خونی یا رگهای لنفاوی میشوند و از این طریق به همۀ بافتهای بدن سرايت ميكنند. سلولهای سرطانی به اندامهای دیگر متصل میشوند و تومورهای جدیدی را بهوجود میآورند که به این اندامها صدمه ميزنند. به منتشرشدن سرطان متاستاز ميگويند.
عوامل خطرزا:
پزشکان گاهی نمیتوانند بگويند چرا برخي از افراد به سرطان ریه مبتلا میشوند و برخي ديگر هرگز به این بیماری دچار نمیشوند. با وجود اين، میدانیم كه احتمال ابتلای بعضی از افرادِ در معرض عوامل خطرزا، به سرطان ریه بیشتر است. عامل خطرزا، عاملی است که احتمال ابتلای فرد به بیماری را افزایش ميدهد.
مطالعاتی که در این زمینه انجام شده است اين عوامل خطرزا را برای سرطان ریه مشخص کرده-اند:
استعمال دخانیات: استعمال دخانیات تاکنون مهمترین عامل خطرزا برای سرطان ریه بهشمار ميآيد. مواد مضر موجود در دخانیات به سلولهای ریه صدمه وارد میکنند. بههمین دلیل مصرف سیگار برگ، پیپ، قليان و سیگار معمولاً منجر به ابتلا به سرطان ریه ميشود و تنفس در محیطی که افراد دخانيات مصرف میکنند میتواند باعث بروز سرطان ریه در افراد غیرسیگاری شود. هرچه فرد بیشتر در معرض دود باشد خطر ابتلای او به سرطان ریه افزایش مییابد. برای اطلاعات بیشتر مقالات موجود در اين پايگاه با عنوان ترک سیگار و دود دستدوم سیگار را مطالعه کنید.
رادون: رادون گاز رادیواکتیوی بیبو، بیمزه و بیرنگ است. این گاز در خاک و سنگها تشکیل میشود. افرادی که در معادن کار میکنند معمولاً در معرض گاز رادون هستند. در بعضی قسمتهاي دنيا، رادون در منازل نیز یافت میشود. رادون به سلولهای ریه صدمه وارد میکند و احتمال اینکه افرادی که در معرض این گاز هستند به سرطان ریه مبتلا شوند بسیار زیاد است. خطر ابتلا به سرطان ریه (ناشی از قرارگرفتن در معرض گاز رادون) در افراد سیگاری افزایش مییابد.
پنبۀ نسوز يا پنبۀ کوهی- آزبست (Asbestos) و مواد دیگر: افرادی که در مشاغل خاصی مثل کار در صنایع شیمیایی و ساختوساز مشغول به کار هستند در معرض خطر ابتلا به سرطان ریه هستند. سروكار داشتن با پنبۀ نسوز، آرسنیک، کروم، نیکل، دوده، قطران و مواد دیگر معمولاً به ابتلا به سرطان ریه ميانجامد. هرچه فرد زمان طولانیتري با این مواد سروكار داشته باشد خطر افزایش مییابد. خطر ابتلا به سرطان ریۀ ناشی از قرارگرفتن در معرض این مواد، در افراد سیگاری بیشتر است.
آلودگی هوا: آلودگی هوا، خطر ابتلا به سرطان ریه را اندكي افزایش ميدهد. تأثیرات منفی آلودگی هوا بر سلامتی اشخاص در افراد سیگاری بیشتر است.
پيشينة خانوادگی ابتلا به سرطان ریه: خطر ابتلاي افرادی که پدر، مادر، برادر یا خواهر آنها به سرطان ریه مبتلا شده است افزایش خواهد یافت (حتی در صورتیکه این افراد سیگاری نباشند).
سابقۀ شخصی سرطان ریه: افرادی که به سرطان ریه مبتلا بودهاند بیشتر در معرض خطر بهوجود آمدن تومور ریة ثانویه هستند.
سن بالای 65 سال: در بیشتر موارد، سرطان ریه در افرادی که بیشتر از 65 سال سن دارند مشاهده میشود.
محققان عوامل خطرزاي احتمالی دیگری را نيز بررسی كردهاند. مثلاً، ابتلا به بعضی بیماری-های خاص ریه (مانند بیماری سل یا برنشیت) برای مدت طولانی، خطر ابتلا به سرطان ریه را افزایش ميدهد. البته هنوز کاملاً مشخص نیست که ابتلا به بیماریهای خاصِ ریه عاملي برای بروز سرطان ریه بهشمار میرود یا خیر.
افرادی که فکر میکنند در معرض خطر ابتلا به سرطان ریه هستند باید با پزشک خود مشورت کنند. پزشک روشهایی را برای کاهش خطر به آنها پیشنهاد ميدهد و برنامۀ مناسبی برای انجام معاینات عمومی (چک آپ) آنها تعیین ميکند. اهمیت افرادی که به سرطان ریه مبتلا بودهاند پس از درمان لازم است معاینه (چکآپ) شوند. زيرا پس از درمان، احتمال رشد مجدد تومور ریه یا تشكيل تومور جديد زياد است.
چگونگی ترک سیگار:
ترک کردن برای همۀ افرادی که از دخانیات استفاده میکنند اهمیت زیادی دارد (حتی برای افرادی که سالیان متمادی از سیگار استفاده میکنند). در افراد مبتلا به سرطان، ترک سیگار معمولاً منجر به کاهش احتمال بروز انواع ديگر سرطان ميشود. علاوه بر این، ترک سیگار باعث ميشود درمان مؤثرتر باشد. روشهای مختلفی برای کمک گرفتن جهت ترک وجود دارد:
با پزشک خود در مورد درمان جایگزین نیکوتین یا استفاده از داروهای خاص مشورت كنيد (مانند استفاده از، برچسب نيكوتين، آدامس، قرصهای مکیدنی، اسپری بینی یا اسپری-های استنشاقی). پزشک روشهای درماني مختلفی برای کمک به ترک سيگار، به شما پیشنهاد ميکند.
غربالگری:
آزمایشهای غربالگری به پزشک کمک میکند سرطان را زودتر تشخیص دهد و درمان کند. مفید بودن غربالگری در بعضی از انواع سرطان نظیر سرطان پستان تجربه شده است. در حال حاضر هیچ آزمایش غربالگری که بهطور عام برای سرطان ریه پذیرفته شده باشد وجود ندارد. روشهای متعدد تشخیص سرطان ریه بهعنوان آزمایشهای غربالگری بررسي ميشوند؛ شامل آزمایش خلط (مخاطی که در هنگام سرفه کردن از سمت ریه به سوی دهان حرکت میکند)، عکس اشعۀ ايكس قفسة سینه، سیتی اسکنهای مارپیچی (هلیکال) است.
با اينحال آزمایشهای غربالگری خطراتی نيز به همراه دارد. مثلاً، در صورتیکه جواب آزمایش اشعۀ ایکس غیرعادی باشد روشهای دیگری نظیر جراحی برای بررسی وجود سلولهای سرطانی انجام میشود. در حاليكه فردی که نتیجۀ آزمایش او غیرعادی است ممکن است به سرطان ریه مبتلا نباشد. بررسيهايي که تاکنون انجام شده تأييد نكرده است كه انجام آزمايشهاي غربالگري به كاهش ميزان مرگومير ناشي از سرطان ريه انجاميده باشد.
اگر بخواهيد ميتوانيد در مورد عوامل خطرزاي خود و فواید و مضرات احتمالی انجام غربالگری برای سرطان ریه با پزشك مشورت کنید. مانند بسیاری از تصمیمات پزشکی دیگر، چون تصمیمگیری در مورد انجام غربالگری بر عهدۀ شخص بيمار است، در صورتیکه با معایب و فواید غربالگری آشنا باشید تصمیمگیری برایتان راحتتر خواهد بود.
علائم:
سرطان ریه در مراحل اولیه معمولاً هيچ علامتي از خود نشان نميدهد، ولی با بزرگتر شدن سرطان نشانههايي بروز ميكند که رایجترین آنها عبارتاند از:
سرفهای که بدتر میشود یا متوقف نميشود.
مشکلات تنفسی نظیر تنگینفس.
درد دائمی در ناحیۀ قفسة سینه.
خون بالا آوردن در هنگام سرفه.
گرفتگی صدا.
عفونت ریة مزمن نظیر ذاتالریه.
احساس خستگی دائمی.
کاهش وزن بدون هیچ دلیل مشخص.
در بیشتر موارد این نشانهها ناشي از سرطان نيست و مشکلات دیگری موجب بروز این علائم ميشوند. در صورتی که این علائم مشاهده شد باید به پزشک مراجعه كرد تا هرچه زودتر بیماری مشخص و درمان آن آغاز شود.
تشخیص:
اگر شما علامتي مشاهده ميكنيد که احتمال ميدهد از جملة نشانههای سرطان ریه باشند، اين پزشک است كه باید تشخيص دهد كه منشاء این علائم از سرطان است یا مشکلات دیگری باعث پديد آمدن آنها شده است. پزشک پس از بررسي سابقۀ پزشکی شما و خانواده احتمالاً از شما آزمایش خون ميخواهد و یک یا چند مورد از اين آزمایشها را انجام ميدهد:
معاینات فیزیکی: پزشک هنگام معاينه به صدای تنفس شما گوش ميدهد و ریههای شما را از لحاظ وجود مایعات معاینه ميكند. ممکن است پزشک با لمس کردن، وجود غدههاي لنفاوی متورم و تورم کبد را تشخیص دهد.
عکس اشعۀ ايكس قفسة سینه: تصویر اشعة ایکس از قفسة سینه گاهي نشاندهندۀ تومور یا مایعات غیرعادی است.
سی.تی.اسکن: پزشکان معمولاً از سی.تی.اسکن برای عکسبرداری از بافت درون قفسة سینه استفاده میکنند. در هنگام سی.تی.اسکن دستگاه اشعۀ ایکس که به کامپیوتر متصل شده است چندین تصویر تهیه میکند. در سی.تی. اسکن مارپیچی دستگاه در حالتی که شما روی تخت خوابیدهاید دور بدن شما میچرخد و عكسبرداري ميكند كه احتمال دارد تصاویر نشاندهندۀ تومور، مایعات غیرعادی یا غدد لنفاوی متورم باشد.
پیداکردن سلولهای سرطانی ریه:
تنها روش مطمئن برای تشخيص قاطع و دقيق سرطان ريه این است که آسیبشناس نمونهای از ياختهها یا بافتهاي مشكوك را در آزمايشگاه با استفاده از ميكروسكوپ و آزمايشهاي ديگر بررسي ميكند. برای جمعآوری نمونهها روشهای متعددی وجود دارد.
پزشک شما از یک یا چند مورد از اين آزمایشها برای جمعآوری نمونه استفاده ميکند:
سلولشناسی خلط: خلط مایع غلیظی است که هنگام سرفه کردن از ناحیۀ ریهها خارج میشود. نمونهای از این خلط را از لحاظ وجود ياختههاي سرطانی در آزمایشگاه بررسی ميكنند.
توراسنتز (Thoracentesis): پزشک برای خارج کردن مایعات (مایعات درون غشاء جانبي) از قفسة سینه از سوزنهای بلندي استفاده میکند. این مایعات از لحاظ وجود ياختههاي سرطانی در آزمایشگاه بررسی ميشوند.
برونکوسکوپی: پزشک لولۀ باریک و سبکی (برونکوسکوپ) را از طریق دهان یا بینی وارد ریه میکند و با استفاده از آن ریهها و مسیر هوای منتهی به ریهها را بررسی میکند. پزشک با استفاده از سوزن، برسهای خاص یا دیگر تجهیزات از سلولها نمونهبرداری ميکند. همچنین گاهي پزشک ناحیۀ موردنظر را با آب شستوشو ميدهد و سلولهای جمع شده در آب را آزمايش ميكند.
آسپیراسیون با سوزن نازک (Fine-needle aspiration): پزشک برای خارج کردن بافت یا مایع از ریه یا غدۀ لنفاوی از سوزن نازکی استفاده میکند. پزشک معمولاً از سی.تی. اسکن یا وسايل دیگر عکسبرداری برای هدایت سوزن به سمت تومور ریه یا غدۀ لنفاوی استفاده میکند.
توراکوسکوپی (Thoracoscopy): جراح چندین شكاف کوچک در ناحیۀ قفسة سینه يا پشت شما ایجاد میکند. و با استفاده از لولهای نازک و سبک ریهها و بافتهای مجاور را معاینه میکند و در صورت مشاهدۀ موارد مشكوك از اين سلولها نمونهبرداري ميكند.
توراکوتومی (Thoracotomy): پزشک قفسة سینه را با شكاف بزرگی باز میکند. شايد غدد لنفاوی و بافتهای دیگر را خارج كند.
مدیاستینوسکوپی (Mediastinoscopy): جراح شكافي را در قسمت بالای استخوان پستان ایجاد میکند و از لولهای باریک و نازک برای مشاهدۀ درون قفسة سینه استفاده میکند؛ و در صورت لزوم از بافتها یا غدد لنفاوی نمونه برميدارد.
انواع سرطان ریه:
آسیبشناس، خلط، مایع درون غشاء جانبي، بافت یا ساير نمونهها را از لحاظ وجود سلولهاي سرطانی بررسی میکند و در صورت مشاهدۀ سرطان، نوع آن را گزارش میدهد. انواع مختلف سرطان ریه به شیوههای گوناگونی درمان میشوند. رایجترین انواع سرطان براساس شکل ظاهري سلولهای سرطانی در زیر میکروسکوپ، نامگذاری شدهاند.
سرطان ریة با سلولهاي كوچك: در حدود 13 درصد سرطانهای ریه از نوع سلول کوچک هستند. این نوع سرطان سرعت انتشار زیادی دارد.
سرطان ریة با سلولهاي غيركوچك: بیشتر موارد سرطان ریه (در حدود 87 درصد) از نوع سلولهاي غیر کوچك هستند. سرعت انتشار این نوع کمتر از سرطان ريه با سلولهاي كوچك است.
مرحلهبندی:
برای انجام بهترین برنامهریزی جهت درمان، پزشک باید از نوع سرطان ریه و شدت (مرحله) بیماری مطلع باشد. مرحلهبندی روند دقیقی است که مشخص میکند سرطان منتشرشده یا نه و در صورت انتشار به کدام قسمت از بدن منتشر شده است. سرطان ریه معمولاً به غدد لنفاوی، مغز، استخوانها، کبد و غدد فوق كليوي ريشه ميدواند.
هنگاميکه سرطان از نقطۀ اولیه به نقاط دیگر بدن منتشر میشود، تومور جدید سلولهای سرطانی مشابه و نام مشابهی با تومور اولیه دارد. مثلاً اگر سرطان ریه به کبد منتشر شود، سلول-های سرطانی که در کبد وجود دارند در واقع سلولهای سرطانی ریه هستند و نام بیماری سرطان ریة متاستاتیک است (نه سرطان کبد). به همین دلیل درمان این بیماری مشابه با درمان سرطان ریه است نه سرطان کبد. پزشکان به تومور جدید، بیماری متاستاتیک یا «دوردست» میگویند. معمولاً برای مرحلهبندی نیاز به انجام آزمایشهای خون یا آزمایشهای دیگر است.
سی.تیاسکن: اگر سی.تی.اسکن انتشار سرطان، به کبد، غدد فوق کلیوی، مغز یا اندامهای دیگر را نشان دهد، لازم است براي كسب نتايج واضحتر از مادة حاجب تزريقي و يا خوراكي استفاده كرد. مادۀ حاجب به واضحتر ظاهرشدن این بافتها كمك ميكند. اگر در سی.تی.اسکن تومور مشاهده شود، پزشک از نمونه برداری برای پیدا کردن سلولهای سرطانی ریه استفاده ميکند.
اسکن استخوان: اسکن استخوان سرطانی را که در استخوانها منتشر شده است نشان ميدهد. در این اسکن مقدار کمی مادۀ رادیواکتیو به شما تزریق میشود. این ماده از طریق خون در بدن شما منتشر و در استخوانها جمع میشود. دستگاهی به نام اسکنر، تشعشعات را پیدا و آنها را اندازهگیری میکند. اسکنر تصویری از استخوانها را روی صفحۀ نمایش کامپیوتر نشان میدهد یا آنها را بر فیلم ذخیره میکند.
ام.آر.آی (MRI): شايد پزشک دستور تهیة تصاویر ام.آر.آی از مغز، استخوانها و بافتهای دیگر بدنتان را بدهد. ام.آر.آی از آهنربای قوی که به کامپیوتر متصل شده است استفاده میکند و تصاویر حاوی جزئیاتی از بافت را روی صفحۀ کامپیوتر یا فیلم نمایش ميدهد.
پت اسکن (PET Scan) : پزشک از این نوع اسکن برای پیدا کردن سرطانی که منتشر شده است استفاده میکند. مقدار کمی قند رادیواکتیو به شما تزریق میشود. دستگاهی خاص از روند مصرف این قند توسط سلولهای بدن تصاویری کامپیوتری تهیه میکند. چون سلولهای سرطانی سریعتر از سلولهای عادی قند مصرف میکنند نواحی سرطانی روی تصاویر روشنتر مشاهده ميشوند.
مراحل سرطان ريه با سلولهاي كوچك:
پزشکان برای توصیف سرطان ريه با سلولهاي كوچك از دو درجه استفاده میکنند:
مرحلة محدود: سرطان تنها در یک ریه و بافتهای مجاور آن یافت شده است.
مرحلة گسترده: سرطان در بافتهای محدودة قفسة سینه (در خارج از ریهای که محل شروع سرطان بوده است) یافت شده و یا سرطان در اندامهای دورتر مشاهده شده است.
روشهاي درمانی برای هر یک از این مراحل متفاوت است.
مراحل سرطان ريه با سلولهاي غيركوچك
پزشکان سرطان ریة غیرکوچک را براساس اندازه و میزان انتشار آن به غدد لنفاوی یا بافتهای دیگر توصیف میکنند.
مرحلة نهفته (Occult): سلولهای سرطانی در خلط یا در نمونه آبی که هنگام برونکوسکوپی جمعآوری شده، ديده شده است ولی در ریه توموری مشاهده نمیشود.
مرحلة صفر (0): سلولهای سرطانی تنها در داخلیترین پوشش ریه یافت شدهاند و تومور به خارج از این پوشش رشد نکرده است. به تومور مرحلة صفر کارسینوم در جا نیز ميگويند. این نوع تومور از جنس سرطان تهاجمی نیست.
مرحلة یک. اِی (IA): تومور ریه از جنس سرطان تهاجمی است. این تومور به خارج از داخلیترین پوشش ریه گسترش یافته و وارد بافتهای عمیقتر ریه شده است. عرض تومور کمتر از سه سانتیمتر است (کمتر از یکچهارم فوت). تومور در بافت عادی احاطه شده و به نایژهها حمله نکرده است. سلولهای سرطانی در غدد لنفاوی مجاور قابل مشاهده نیستند.
مرحلة یک. بی (IB): تومور بزرگتر است یا عمیقتر رشد کرده ولی سلولهای سرطانی در غدد لنفاوی مجاور مشاهده نمیشوند. تومور ریه یکی از اين موارد است:
عرض تومور بیشتر از سه سانتیمتر است.
تومور داخل نایژۀ اصلی رشد کرده است.
تومور از داخل ریه به درون غشاء جانبي رسوخ کرده است.
مرحلة دو. اِی (IIA): عرض تومور کمتر از سه سانتیمتر است و سلولهای سرطانی در غدد لنفاوی مجاور مشاهده شدهاند.
مرحلة دو. اِی (IIA): عرض تومور کمتر از سه سانتیمتر است و سلولهای سرطانی در غدد لنفاوی مجاور مشاهده شدهاند.
مرحلة دو.بی(IIB) : تومور یکی از اين موارد است:
سلولهای سرطانی در غدد لنفاوی مجاور مشاهده نشدهاند ولی تومور به دیوارۀ قفسة سینه، ديافراگم، پرده جنب، نایژۀ اصلی یا بافت احاطهکنندۀ قلب حمله کرده است.
سلولهای سرطانی در غدد لنفاوی مجاور مشاهده شدهاند و یکی از اين شرایط را دارند:
عرض تومور بیشتر از سه سانتیمتر است.
تومور درون نایژۀ اصلی رشد کرده است.
تومور از درون ریه در پردۀ جنب رسوخ کرده است.
مرحلة سه.اِی (IIIA): اندازۀ تومور متغیر است. سلولهای سرطانی در غدد لنفاوی نزدیک ریهها، نایژه و غدد لنفاوی ریهها مشاهده شدهاند ولی در همان سمتی از قفسة سینه قرار دارند که تومور ریه واقع شده است.
مرحلة سه .بی (IIIB): اندازۀ تومور متغیر است. سلولهای سرطانی در گردن و یا در قفسة سینه در جهتی مخالف با محل تومور ریه مشاهده شدهاند؛ و حتي بعيد نيست تومور به اندامهای مجاور نظیر قلب، مری یا نای حمله کرده باشد. شاید در یک لوب از ریه، بیشتر از یک تودۀ بدخیم مشاهده شود؛ و يا سلولهای سرطانی به مایع غشاء جانبي رسوخ كرده باشد.
مرحلة چهار (IV): تودههای بدخیم در بیشتر از یک لوب از ریه، یا شايد در ریۀ دیگر نیز مشاهده شوند و با سلولهای سرطانی در بخشهای دیگر بدن نظیر مغز، غدد فوق کلیوی، کبد یا استخوان نیز رسوخ كرده باشد.
درمان:
جهت درمان ميتوانيد به پزشك متخصص سرطان ريه مراجعه كنيد؛ و يا شايد بخواهيد از يك گروه درمانی شامل چند متخصص كمك بخواهيد. گروه متخصصان درمان سرطان ریه جراحان قفسة سینه، سرطانشناسان جراح قفسة سینه، پزشک سرطانشناس و سرطانشناس پرتودرمان را دربر ميگيرد. شايد هم گروه مراقبتهای پزشکی شما از پولمونولوژیست (متخصص ریه)، درمانگر تنفسدرمانی، پرستار متخصص سرطان و متخصص تغذیه تشكيل شود.
راههاي درمانی بهطور کلی به نوع سرطان ریه و مراحل آن بستگي دارد. افراد مبتلا به سرطان ریه معمولاً از جراحی، شیمیدرمانی، پرتودرمانی، هدف درماني و یا ترکیبی از این درمانها استفاده ميکنند.
افرادی که مبتلا به سرطان ريه با سلولهاي كوچك در مرحلة محدود هستند اغلب از پرتودرمانی و شیمیدرمانی استفاده میکنند. در صورتیکه تومور ریه خیلی کوچک باشد، فرد از شیمیدرمانی و جراحی استفاده ميکند. بیشتر افراد مبتلا به سرطان ریه با سلولهاي کوچک با مرحلة گسترده تنها از شیمیدرمانی استفاده میکنند.
افراد مبتلا به سرطان ريه با سلولهاي غيركوچك از جراحی، شیمیدرمانی، پرتودرمانی یا ترکیبی از این درمانها استفاده ميکنند. راههاي درمانی برای هر مرحله متفاوت است. بعضی افراد مبتلا به سرطان پیشرفته از هدفمند درمانی استفاده ميکنند.
درمان سرطان یا بهصورت درمان موضعی و یا درمان سیستمیک است.
درمان موضعی: جراحی و پرتودرمانی از نوع درمانهای موضعي هستند. در این روشها تومور از قفسة سینه خارج یا در محل نابود میشود. در صورتیکه سرطان به نواحی دیگر بدن منتشر شده باشد، از درمان موضعي برای مهار بیماری در نواحی خاصی از بدن استفاده ميشود. مثلاً، در صورت انتشار سرطان ریه به مغز از پرتودرمانی به سر برای مهار آن استفاده ميكنند.
درمان سیستمیک: شیمیدرمانی و درمان هدفمند از نوع درمانهای بدنی هستند. داروها وارد جریان خون ميشوند و سرطان را در کل بدن مهار یا نابود میکنند.
پزشک در مورد راههاي درمانی که برای شما وجود دارد و نتایج مورد انتظار، توضیحاتی ميدهد. شايد بخواهيد در مورد عوارض جانبی درمان و چگونگی تأثیر آن بر فعالیتهای روزمرهتان اطلاعاتی بهدست آورید. به دلیل اینکه معمولاً درمانهای سرطان به بافتها و سلولهای عادی نیز صدمه ميزند، در بیشتر موارد عوارض جانبی بروز ميكند. عوارض جانبی اکثراً به نوع و وسعت درمان بستگي دارد. و عوارض جانبی نسبت به هر فرد متفاوت است و گاهی عوارض جانبی در هر جلسۀ با عوارض جانبی در جلسههاي دیگر متفاوت است. پيش از شروع درمان، گروه مراقبت پزشکی شما در مورد عوارض جانبی احتمالی توضیحاتی به شما میدهد و روشهایی را برای کمک به مهار آنها پیشنهاد ميكند.
جراحی:
در جراحی سرطان ریه، بافت حاوی تومور را برميدارند. علاوه بر این، جراح غدد لنفاوی مجاور را هم برميدارد؛ و يا کل ریه یا تنها بخشی از آن را جراحي ميکند.
بخش کوچکی از ریه – برش گوهای یا سگمنتکتومی (segmentectomy): جراح تومور و بخش کوچکی از ریه را جراحي میکند.
یک لوب از ریه – لوبکتومی (Lobectomy) یا اسلیو لوبکتومی (Sleeve Lobectomy) : جراح یک لوب از ریه را برميدارد. این روش یکی از رایجترین جراحیها برای سرطان ریه است.
کل ريه – پنومونکتومی (Pneumonectomy): جراح کل ریه را برميدارد.
پس از جراحی ریه، هوا و مایعات در قفسة سینه جمع میشوند. با استفاده از لوله در قفسة سینه میتوان مایعات را تخلیه کرد. همچنین پرستار یا درمانگر متخصص تنفسدرمانی نحوۀ انجام تمرینات تنفسی و سرفه کردن را به شما آموزش ميدهد؛ كه شما باید چند بار در روز این تمرینات را انجام دهید.
زمان بهبودي هركس پس از جراحی متفاوت است. شايد لازم باشد یک هفته یا بیشتر در بیمارستان بمانيد. گاهی باید چندین هفته سپری شود تا مجدداً بتوانید فعالیتهای عادی خود را از سر بگيريد.
داروها به مهار درد پس از جراحی کمک میکنند. پيش از انجام جراحی باید در مورد برنامۀ مهار و تسکین درد با پزشک یا پرستار خود صحبت کنید. در صورتیکه پس از جراحی برای تسکین درد نیاز به داروی بیشتری داريد، پزشک برنامة شما را تغییر ميدهد.
پرتودرمانی:
در پرتودرمانی (که به آن رادیوتراپی هم ميگويند) از اشعههایی با انرژی زیاد برای نابودي سلولهای سرطانی استفاده میشود. در پرتودرمانی تنها به سلولهایی که در ناحیة درمان قرار دارند تشعشع ميدهند.
بعيد نيست نیاز به تشعشع خارجی داشته باشيد. این روش یکی از رایجترین انواع پرتودرمانی برای سرطان ریه است. تشعشع از دستگاه بزرگی که خارج از بدن قرار دارد ميآيد. بسیاری از افراد برای درمان به کلینیک یا بیمارستان مراجعه میکنند. درمان معمولاً 5 روز در هفته انجام میشود و چندین هفته ادامه خواهد داشت.
نوع دیگر پرتودرمانی، تشعشع داخلی (براکی تراپی) است. از این روش به ندرت جهت درمان سرطان ریه استفاده ميكنند. تشعشع از ذرات، سیمها یا تجهیزات دیگری که در بدن شما نصب كردهاند تابيده خواهد شد.
عوارض جانبی با توجه به نوع پرتودرمانی، میزان تشعشع و بخشی از بدن که تحت درمان قرار میگیرد متفاوت خواهد بود. پرتودرمانی خارجی در ناحیۀ قفسة سینه معمولاً به مری صدمه ميزند و مشکل بلع برای فرد ایجاد ميکند. همچنین به شدت احساس خستگی ميکنید. علاوه بر این، پوست شما در ناحیۀ درمان سرخ و خشک و حساس ميشود. پس از پرتودرمانی داخلی، گاهي بيمار در هنگام سرفه مقدار کمی خون بالا ميآورد. پزشک روشهایی برای مقابله با این مشکلات پیشنهاد ميکند.
شیمیدرمانی:
در شیمیدرمانی از داروهای ضدسرطان برای نابودي سلولهای سرطانی استفاده ميكنند. داروها وارد جریان خون میشوند و بر سلولهای سرطانی در سرتاسر بدن تأثیر ميگذارند.
معمولاً از بیشتر از یک نوع دارو استفاده ميكنند. داروهای ضد سرطان ریه معمولاً از طریق تزریق به رگ اعمال میشوند (درون وریدی). بعضی از داروهای ضدسرطان را میتوان بهصورت خوراکی مصرف کرد.
شیمیدرمانی بهصورت دورهای انجام میشود. پس از هر دورۀ شیمیدرمانی، يك دورۀ استراحت در نظر ميگيرند. مدت زمان استراحت و تعداد دورههای مورد نیاز به نوع داروی ضدسرطان بستگي دارد.
درمان خود را در کلینیک، مطب پزشک یا منزل انجام ميدهید. گاهی، لازم است بعضی از بیماران جهت درمان در بیمارستان بستری شوند.
عوارض جانبی با توجه به نوع و مقدار داروی مورد استفاده متفاوت است. داروها به سلولهای سالمی هم که سرعت تقسیم زیادی دارند آسیب وارد ميکنند.
سلولهای خون: هنگاميکه شیمیدرمانی ميزان سلولهای سالم خون شما را کاهش ميدهد، احتمال اینکه دچار خونریزی و کوفتگی شويد یا احساس خستگی و ضعف کنید افزایش مییابد، و راحتتر در معرض خطر ابتلا به عفونتها قرار میگیرید. گروه مراقبت پزشکی برای بررسی کاهش ميزان سلولهای خون از آزمایش خون كمك ميگيرد و در صورت پایین بودن سطح سلولها، داروهایی وجود دارد که میتوانند از آنها برای افزایش تولید سلول خونی جدید استفاده كنند.
سلولهای ریشۀ مو: شیمیدرمانی باعث ریزش مو ميشود. پس از پایان دورۀ درمان، موهای شما مجدداً رشد خواهد کرد ولی معمولاً موی جدید از لحاظ رنگ و بافت، متفاوت با قبل است.
سلولهای پوشانندۀ دستگاه گوارش: شیمیدرمانی معمولاً موجب از دست دادن اشتها، حالت تهوع و استفراغ، اسهال یا زخم شدن لبها و دهان ميشود. در مورد درمان این عوارض با گروه مراقبت پزشکی خود صحبت کنید.
بعضی از داروهایی که بر عليه سرطان ریه بهكار ميروند موجب از دست دادن قدرت شنوایی، درد مفاصل و احساس کرختی و سوزن سوزن شدن در دستها و پاها ميشوند. معمولاً این عوارض جانبی پس از پایان درمان بهبود پیدا میکنند.
هنگاميکه از پرتودرمانی و شیمیدرمانی بهطور همزمان استفاده ميكند عوارض جانبی شدیدتر ميشوند.
هدف درماني :
در هدف درماني از داروها برای جلوگیری از رشد و گسترش سلولهای سرطانی استفاده ميكنند. داروها وارد جریان خون میشوند و بر سلولهای سرطانی در سرتاسر بدن اثر ميگذارند. بعضی از افرادی که سرطان ريه با سلولهاي غيركوچك در بدن آنها منتشر شده است از هدف درماني استفاده میکنند.
دو نوع هدف درماني جهت سرطان ریه وجود دارد:
روش اول از طریق تزريق وریدی در مطب پزشک، بیمارستان یا کلینیک انجام میشود. این نوع درمان را همزمان با شیمیدرمانی انجام ميدهند. عوارض جانبی آن شامل خونریزی، سرفههای همراه با خون، خارش و تحریک شدن پوست، بالارفتن فشار خون، درد در ناحیة شکم، استفراغ یا اسهال است.
نوع دیگر هدف درماني استفاده از داروهاي خوراکی است. این روش همراه با شیمیدرمانی انجام نمیشود. گاهي عوارض جانبی نظیر خارش و تحریک پوست، اسهال و تنگی نفس بهوجود ميآید.
در دورة درمان گروه مراقبت پزشکی گوش به زنگ هرگونه علامتي که نشاندهندۀ بروز این عوارض باشند هستند. معمولاً عوارض جانبی با پایان درمان بهبود مییابند.
مراقبت آسایشی:
سرطان ریه و درمان آن معمولاً موجب بروز مشکلات دیگری ميشود. كه برای پیشگیری از وقوع این مشکلات یا مهار آنها نیاز به مراقبت آسایشی خواهيد داشت.
مراقبتهای آسایشی طی دورة درمان و پس از آن در دسترس است و کیفیت زندگی شما را بهبود ميبخشد.
گروه پزشکی شما در مورد اين مشکلات و چگونگی مهار آنها اطلاعات بیشتری به شما ارائه خواهد داد:
درد: پزشک یا متخصص مهار درد در صورت لزوم روشهایی برای تسکین یا کاهش درد به شما ارائه خواهد كرد.
تنگینفس یا مشکلات تنفسی: افراد مبتلا به سرطان ریه معمولاً از مشکلات تنفسی رنج ميبرند. پزشک شما را به متخصص ریه یا درمانگر متخصص تنفس درمانی ارجاع ميدهد. بعضی بیماران از روشهایی نظیر درمان با اکسیژن، درمان فوتودینامیک، جراحی لیزری، درمان سرمایشی (کرایوتراپی) یا استنت استفاده میکنند.
وجود مایعات درون یا در اطراف ریه: سرطان پیشرفته موجب جمع شدن مایع درون ریه یا اطراف آن ميشود. این مایعات تنفس را سخت ميكنند. گروه مراقبت پزشکی، در صورت تجمع مایع، آن را تخلیه ميکند. در بعضی از موارد، میتوان از روشهایی بهره گرفت تا از جمع شدن مجدد مایع جلوگيري كرد. بعضی برای تخلیۀ مایع نیاز به لولۀ قفسة سینه (Chest Tube) دارند.
ذاتالریه: با استفاده از اشعۀ ایکس قفسة سینه، ریهها را از لحاظ وجود عفونت بررسی و در صورت لزوم عفونت را درمان ميکنند.
سرطانی که به مغز منتشر شده است: سرطان ریه گاه به مغز رسوخ ميكند. علائمی نظیر سردرد، حملۀ صرع، مشکلاتی در راه رفتن و مشکلات مربوط به حفظ تعادل دارد. داروهای تسکین تورم، پرتودرمانی و گاهی اوقات جراحی به برطرف کردن این مشکلات کمک ميکند. در مبتلايان به سرطان ريه با سلولهاي كوچك بهمنظور جلوگیری از تشکیل تومور مغزی از پرتودرمانی در ناحیۀ مغز استفاده ميکنند، به این روش، پرتوتابی جمجمهای پیشگیرانه ميگويند.
سرطانی که به استخوان منتشر شده است: سرطان ریهای که به استخوان ريشه دوانيده باشد دردناک است و باعث پوكي استخوان ميشود. از پزشک خود بخواهید برای شما داروهای مسکن بنويسد و يا پرتودرمانی خارجی انجام دهد و دارویی تجویز کند که خطر شکستگی استخوان را کاهش دهد.
غمگین بودن و احساسات دیگر: احساس غم، اضطراب و سردرگمی پس از مشخص شدن یک بیماریِ حاد طبیعی است بنابراين؛ بعضی از افراد صحبت کردن راجع به احساساتشان را مفید تشخیص دادهاند.
تغذیه
تغذية خوب براي بيماران سرطاني از اهميت فراواني برخوردار است. شما برای داشتن وزن مناسب نیاز به دریافت مقدار کالری مشخصي دارید. و برای كسب نيرو و توانایی کافی لازم است مقدار پروتئین مناسبی دریافت کنید. تغذیة مناسب موجب ايجاد احساس بهتر و انرژی بیشتری ميشود.
گاهی، مخصوصاً در طی درمان یا بلافاصله پس از آن تمایلی به خوردن غذا نداريد، احساس ناراحتی یا خستگی ميکنید یا شاید حس کنید غذا ديگر خوشمزه نیست. عوارض جانبی درمان (نظیر بیاشتهایی، حالت تهوع، استفراغ یا زخمهای دهان) نيز تغذیة مناسب برای بیمار را دشوار ميكند.