کبد
کبد بزرگ ترین اندام درون شکم است و پشت دنده ها در سمت راست بدن قرار دارد. کبد نقش مهمی در سالم نگه داشتن بدن دارد.
مواد مضر را از خون حذف میکند.
صفرا و آنزیم هایی تولید میکند که به هضم غذا کمک می کنند.
غذا را به موادی تبدیل میکند که برای زنده ماندن و رشد مورد نیاز هستند.
کبد خون مصرفی خود را از دو رگ دریافت میکند. بیشترين خون کبد از سیاهرگ باب کبدی (Hepatic Portal Vein) و بقیة خون از سرخرگ کبدی (Hepatic Artery) وارد می شوند.
سلولهای سرطانی
سرطان از سلولها که اجزاء اصلی تشکیلدهندة بافت هستند شروع میشود. بافتها، اندام بدن را تشکیل می دهند.
سلولهای عادی رشد ميكنند و تقسیم میشوند تا با توجه به نیاز بدن سلولهای جدید را تولید کنند. هنگامیکه سلولهای عادی پیر ميشوند یا آسیب میبینند از بین میروند و سلولهای جدید جای آنها را میگیرند.
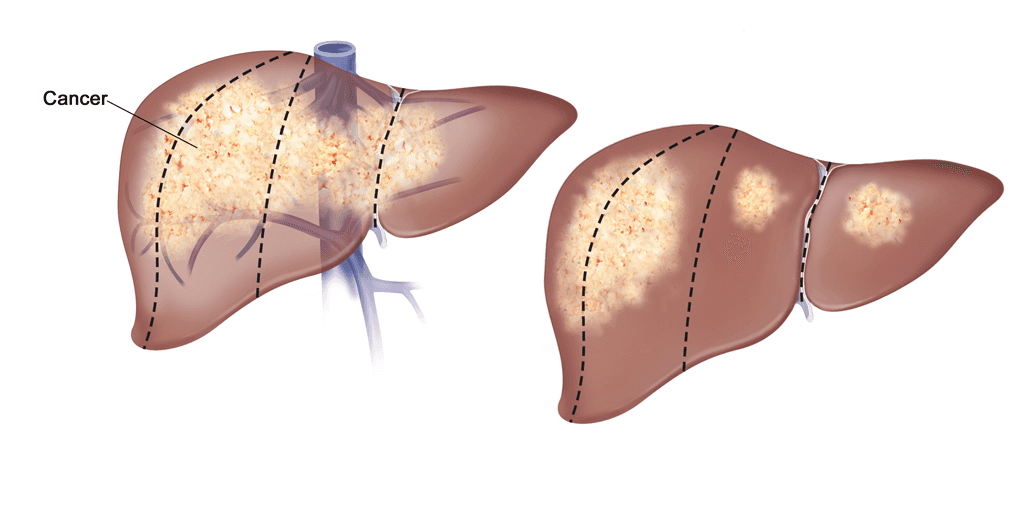
گاهی، این روند به درستی، پیش نمیرود. سلولهای جدید هنگامی تشکیل میشوند که بدن به آنها نیاز ندارد و سلولهایی که پیر شدهاند با وجود اینکه باید بمیرند، از بین نمیروند. جمع شدن سلولهای اضافی معمولاً باعث تشکیل تودهای از بافت میشود که به نام رشد بافتي غيرطبيعي، ندول یا تومور ميشناسيم.
تومورهای کبد گاهي خوشخیم (غیرسرطانی) و گاه بدخیم (سرطانی) هستند. تومورهای خوشخیم به اندازة تومورهای بدخیم مضر نیستند.
تومورهای خوشخیم:
معمولاً تهديدكننده حيات نيستند.
میتوان آنها را خارج کرد و معمولاً دوباره رشد نمیکنند.
به بافت اطرافشان حمله نمیکنند.
به بخشهای دیگر بدن منتشر نمیشوند.
تومورهای بدخیم:
ممكن است تهديدكننده حيات باشند.
گاهی، میتوان آنها را خارج کرد ولی امكان رشد دوبارة آنها وجود دارد.
معمولاً به بافتها و اندامهای مجاور خود (نظیر معده یا روده) حمله ميكنند و به آنها آسیب ميرسانند.
احتمال انتشار آنها به بخشهای دیگر بدن وجود دارد.
بیشتر سرطانهای کبد اولیه از سلولهاي كبدي (هپاتوسيت Hepatocytes) آغاز میشوند. به این نوع سرطان، کارسینومای هپاتوسلولار (Hepatocellular Carcinoma) یا هپاتومای (Hepatoma) بدخیم ميگويند.
سلولهای سرطانی کبد با جداشدن از تومور اصلی (اولیه) در بدن منتشر ميشوند. اکثر این سلولها از طریق وارد شدن به رگهای خونی منتشر میشوند ولی سلولهای سرطانی کبد را میتوان در غدد لنفاوی هم مشاهده کرد. گاه سلولهای سرطانی به بافتهای دیگر متصل ميشوند، رشد ميكنند و تومورهایی را ایجاد ميکنند که میتوانند به این بافتها آسیب برسانند.
عوامل خطرزا (عوامل بروز سرطان)
وقتي مشخص ميشود كه سرطان داريد، طبیعی است این سؤال برایتان مطرح شود که علت به وجود آمدن این بیماری چه بوده است. پزشکان همیشه نمیتوانند توضیح دهند که چرا بعضی از افراد به سرطان کبد مبتلا میشوند در حالیکه افراد دیگر به این بیماری دچار نميشوند. با وجود این، مشخص شده است که احتمال ابتلا به این بیماری در افرادی که عوامل خطر خاصی را دارند بیشتر است. عامل خطر چیزی است که احتمال ابتلاي فرد به بیماری را افزایش دهد.
مطالعات انجام شده اين عوامل خطرزا را برای سرطان کبد کشف کردهاند :
عفونت با ویروس هپاتیت بي (HBV) يا ویروس هپاتیت سي ( HCV) : معمولاً سرطان کبد سالها پس از عفونت با یکی از این دو ویروس در فرد ظاهر ميشود. در سرتاسر جهان، اصليترین عامل ابتلا به سرطان کبد، عفونت ناشي از اچ. بی. وی. یا اچ. سی. وی. است. این دو ویروس از طریق خون (نظیر استفاده از سرنگ مشترک) یا رابطة جنسی منتقل ميشوند. احتمال دارد این ویروسها از طریق مادری که آلوده شده به نوزاد منتقل شوند. با وجود اینکه عفونت با اچ. بی. وی. و اچ. سی. وی. نوعی بیماری واگیر است ولی سرطان کبد مسری نیست. سرطان کبد از فرد دیگر به شما منتقل نمیشود.
عفونت اچ. بی. وی. و اچ. سی. وی. گاه هيچ علامتي ندارد ولی میتوان بهوسیلة آزمایش خون احتمال وجود این ویروسها در بدن را بررسی کرد. در صورت وجود ویروس، پزشک درمان خاصی را پیشنهاد ميدهد. علاوه براین، پزشک دربارۀ روشهای جلوگیری از آلوده کردن افراد دیگر با بیمار صحبت خواهد کرد.
واکسن هپاتیت B. از افرادی که تا کنون به عفونت با اچ. بی. وی. مبتلا نشدهاند محافظت ميکند. پژوهشگران در تلاش برای پیدا کردن واکسنی هستند که بتوان از آن برای پیشگیری از اچ. سی. وی. استفاده کرد.
مصرف بیش از حد الکل: مصرف الکل خطر ابتلا به سرطان کبد و چند نوع سرطان دیگر را افزایش میدهد. خطر با توجه به مقدار مصرف الکل افزایش مییابد.
آفلاتوکسین (Aflatoxin) : گاهي سرطان کبد به وسیلة آفلاتوکسین- مادهای سمی که انواع خاصی از کپکها تولید ميكنند- ایجاد ميشود. آفلاتوکسین روي بادام زمینی، ذرت و ساير حبوبات و دانهها تشکیل میشود. در بخشهایی از آسیا و آفریقا سطح آفلاتوکسین زیاد است. در ايران بايد اقدامات ايمني براي محدود كردن افلاتوكسين در مواد غذايي مصرفي انجام شود.
بیماری ذخیرهای آهن : گاهي سرطان کبد در افرادی که مبتلا به نوعی از بیماری هستند که منجر به ذخیرة مقدار بیش از حد آهن در کبد یا ساير اندامها میشود رخ ميدهد.
سیروز (Cirrhosis) : سیروز بیماري خطرناکی است که هنگامی رخ میدهد که سلولهای کبد آسیب دیده و به وسیلة بافت جوشگاه (Scar Tissue) جایگزین شده باشد. قرار گرفتن در معرض شرایط متعدد ميتواند منجر به سیروز شود. از جمله اين موارد میتوان به عفونت با اچ. سی. وی. یا اچ. بی. وی. ، مصرف بیش از حد الکل، ذخیرة بیش از حد آهن در کبد، مصرف داروهای خاص و انواع خاصی از انگلها اشاره کرد.
چاقی و دیابت: تحقیقات نشان دادهاند که چاقی و دیابت عوامل خطر مهمی در ابتلا به سرطان کبد هستند.
هر چه عوامل خطر در فرد بیشتر باشد احتمال ابتلا به سرطان کبد بیشتر خواهد بود. با وجود این، بسیاری از افرادی که عوامل خطر شناخته شده را داشتهاند به سرطان کبد مبتلا نشدهاند.
علائم
سرطان کبد زودهنگام معمولاً علامتي ندارد. هنگامیکه سرطان رشد میکند، یک یا چند مورد از اين علائم رایج در بیمار مشاهده ميشود:
درد در بخش فوقانی شکم در سمت راست
توده یا احساس سنگینی در بخش فوقانی شکم
ورم شکم (نفخ)
از دست دادن اشتها و احساس سیری زودرس
از دست دادن وزن
ضعف یا احساس خستگی شدید
حالت تهوع و استفراغ
زرد شدن پوست و چشمها، مدفوع کمرنگ، و ادرار تیرة ناشی از زردی (یرقان)
تب
این علائم به دلیل سرطان کبد یا مشکلات دیگر به وجود ميآیند. در صورت مشاهده هر یک از این علائم به سرعت پزشک خود را مطلع کنید تا مشکل شما در سریعترین زمان ممکن مشخص و درمان شود.
تشخیص
اگر شما علائمی را دارید که نشانة سرطان کبدند پزشک شما ميكوشد تا علت مشکل را پیدا کند. شايد لازم است یک یا چند مورد از اين آزمونهاي را انجام دهید.
معاینة فیزیکی : پزشک ناحیة شکم شما را لمس میکند تا با بررسي وضعیت کبد، طحال و ساير اندامهای مجاور و وجود توده یا هرگونه تغییر در اندازه یا شکل در این
قسمتها را تشخیص دهد. علاوه براین، پزشک شکم شما را از لحاظ بهوجود آمدن آسیت (Ascites) – تجمع غیر عادی آب در شکم- بررسی میکند. همچنین معمولاً چشمها و پوست از لحاظ وجود علائم زردی معاینه ميشوند.
آزمایشهای خون : برای بررسی وجود مشکل کبد از آزمایشهای خون متعددی استفاده ميكنند. نوعي آزمایش خون میزان آلفا- فیتوپروتئین (Alpha-Fetoprotein: AFP) را تعیین میکند. سطح AFP بالا نشاندهندۀ وجود سرطان کبد است. آزمایشهای خون دیگر، چگونگی عملکرد کبد را نشان میدهند.
سی.تی.اسکن : دستگاه اشعۀ ایکس متصل به کامپیوتر چند عکس از جزئیات کبد و ساير اندامها و رگهای خونی ناحیۀ شکم شما تهیه میکند. نوعی مادۀ حاجب به شما تزریق ميكنند تا کبد به خوبی در عکسها قابل مشاهده باشد. احتمال دارد پزشک در سی.تی.اسکن، تومورهایی را در کبد یا نواحی دیگر درون شکم مشاهده کند.
ام.آر.آی : در ام.آر.آی از یک دستگاه بزرگ با آهنربایی قوی و متصل به کامپیوتر برای تهیۀ عکسهایی حاوی جزئیات از نواحی درون بدن استفاده ميكنند. گاهي، مواد حاجب، باعث میشوند نواحی غیرعادی در تصویر واضحتر قابل مشاهده باشند.
آزمایش سونوگرافی : دستگاه سونوگرافی از امواج صوتی ماوراي صوتي كه به گوش انسان قابل شنیدن نیست استفاده میکند. امواج صوتی پس از برخورد با اندامها مجموعهای از بازتابها را (اِکو) ایجاد میکنند. این بازتابها تصویری (سونوگرام) از کبد و اندامهای دیگر درون شکم را ایجاد میکنند. تومورها بازتابهايي را ایجاد ميکنند که با بازتابي كه بافتهای سالم توليد ميكنند متفاوت است.
تکهبرداری
معمولاً برای تشخیص سرطان کبد نیازی به بیوپسی وجود ندارد ولی در بعضی موارد پزشک نمونهای از بافت را خارج ميکند. آسیبشناس بافت را از لحاظ وجود سلولهای سرطانی بررسی ميكروسكوپي میکند. پزشک با استفاده از یکی از اين روشها به بافت دسترسی پیدا ميکند :
با استفاده از سوزن و از طریق پوست : پزشک سوزن نازکی را در کبد فرو میبرد تا مقدار اندكي از بافت را خارج کند. از سی.تی.اسکن یا اولتراسوند برای هدایت سوزن استفاده ميكنند.
جراحی لاپاروسکوپیک: جراح چند شکاف خیلی کوچک روی شکم ایجاد میکند. لولۀ باریک و سبکي (لاپاراسکوپ) درون شکاف فرو ميبرند. لاپاروسکوپ ابزاری برای خارج کردن بافت از کبد دارد.
جراحی باز : پزشک از طریق یک شکاف بزرگ مقداری از بافت کبد را خارج ميکند.
مرحله بندی سرطان
در صورتیکه سرطان کبد مشخص شود پزشک باید برای کمک به شما جهت انتخاب مناسبترین نوع درمان، از مرحلة بیماریتان آگاهی پیدا کند. مرحلهبندی سرطان، مشخص میکند که سرطان به نواحی دیگر بدن منتشر شده است یا خیر و در صورت انتشار، چه بخشهایی از بدن تحت تأثیر این بیماری قرار گرفتهاند.
در صورت انتشار سرطان کبد، گاهي سلولهای سرطانی در ریهها مشاهده ميشوند. علاه بر این، بعيد نيست سلولهای سرطانی در استخوانها و غدد لنفاوی نزدیک کبد یافت شوند.
هنگامیکه سرطان از نقطۀ اولیه به نقاط دیگر بدن پخش میشود، تومور جدید نوع سلولهای غیرعادی و نامی مشابه با تومور اولیه دارد. مثلاً اگر سرطان کبد به استخوانها منتشر شود، سلولهای سرطانی درون استخوان در واقع همان سلولهای سرطان کبد هستند و نام بیماری سرطان استخوان نیست بلکه سرطان کبد متاستاتیک نام دارد. این سرطان مانند سرطان کبد درمان میشود نه سرطان استخوان. گاهی، پزشکان به تومور جدید، تومور «دور دست» یا بیماری متاستاتیک میگویند.
برای تشخیص انتشار یافتن سرطان کبد، پزشک یک یا چند مورد از اين آزمونها را انجام ميدهد :
سی.تی.اسکن سینه : معمولاً سی.تی.اسکن انتشار سرطان کبد به ریهها را نشان ميدهد.
اسکن استخوان : پزشک مقدار کمی مادۀ رادیواکتیو درون رگ خونی شما تزریق میکند. این ماده با جریان خون منتشر و در استخوانها جمع میشود. دستگاهی به نام اسکنر، پرتوزایی را تشخیص ميدهد و مقدار آن را اندازه میگیرد. این دستگاه عکسهایی از استخوانها تهیه میکند و در صورت انتشار سرطان به استخوانها در این عکسها مشاهده ميشود.
PET اسکن(PET Scan) : پزشک مقدار کمی مادۀ قندی رادیواکتیو به شما تزریق میکند. این مادۀ قندی سیگنالهایی را ساطع میکند که اسکنر پی.ای.تی.(PET) دریافت ميكند. این اسکنر تصاویری از نواحی درون بدن شما که مادۀ قندی در آن محلها جذب شده است تهیه میکند. سلولهای سرطانی در این تصاویر روشنتر دیده میشوند زیرا سرعت جذب مواد قندی در این سلولها سریعتر از سلولهای عادی است. اسکن پی.ای.تی. نشان میدهد سرطان کبد منتشر شده است یا خیر.
درمان:
راههاي درمانی افراد مبتلا به سرطان کبد شامل جراحی (از جمله پیوند کبد)، تخریب بافت، امبولیزاسیون، هدفدرمانی، پرتودرمانی، و شیمیدرمانی هستند. شايد شما از ترکیبی از این درمانها استفاده کنید. تعیین یک نوع درمان مفید وابسته به اين موارد است :
تعداد، اندازه و محل تومور در کبد
چگونگی عملکرد کبد و بررسی ابتلای شما به سیروز
بررسی انتشار سرطان به نواحی خارج از کبد
موارد دیگری که در نظر گرفته می شوند شامل سن، وضعیت عمومی سلامتی و نظر شما راجع به درمانها و عوارض جانبی احتمالی آنهاست.
در حال حاضر، سرطان کبد تنها در صورتی درمان میشود که در مرحلۀ اولیه (پيش از انتشار) شناسایی شده باشد و بیمار باید بهطور کلی وضعیت سلامتی مناسبی داشته باشد تا بتواند تحت عمل جراحی قرار گیرد. در صورتیکه فرد قادر به انجام جراحی نباشد از درمانهای دیگر برای طولانی کردن مدت زمان زنده بودن و بهبود وضعیت کلی او استفاده ميكنند.
شايد پزشک، شما را به متخصص ارجاع دهد یا از او درخواست کنید که شما را به متخصص خاصی ارجاع دهد. متخصصانی که سرطان کبد را معالجه میکنند شامل جراحان (مخصوصاً جراحان کبد و مجاری صفراوی (Hepatobiliary)، سرطانشناسهای جراح و جراحان متخصص پیوند، متخصص بیماریهای گوارشي، پزشک متخصص سرطان (انكولوژيست) و متخصص پرتودرماني سرطان هستند. گاهي هم، گروه درماني شما از پرستار متخصص سرطان و متخصص تغذیه تشكيل ميشود.
مراقبتهای پزشکی معمولاً پیرامون هریک از گزینههای درمانی، نتایج مورد انتظار هر یک از آنها و عوارض جانبی احتمالی به شما توضیحاتی ارائه ميدهد.
به دلیل اینکه درمان سرطان معمولاً به سلولها و بافتهای سالم نیز آسیب میرساند عوارض جانبی بسیار رایج است. پيش از شروع درمان راجع به عوارض جانبی احتمالی و چگونگی تأثیر درمان بر فعالیتهای عادیتان با گروه مراقبت پزشکی خود صحبت کنید. شما و گروه مراقبتهای پزشکی میتوانید با همکاری یکدیگر برنامۀ درمانی را تهیه کنید که پاسخگوی نیازهایتان باشد.
جراحی
جراحی گزینۀ درمانی افرادی است که سرطان کبدشان در مرحلۀ اولیه است. معمولاً جراح، کل کبد یا بخشی از آن را که به سرطان مبتلا شده است خارج ميکند. اگر كبد خارج شود در اينصورت کبد بیمار با بافت کبد سالم یک اهداکننده جایگزین میشود. شما میتوانید دربارۀ انواع جراحی و تصمیمگیری در مورد مناسبترین نوع آن با پزشک خود صحبت کنید.
خارج کردن بخشی از کبد
جراحی برای خارج کردن بخشی از کبد را کبدبرداری جزئی (Partial Hepatectomy) ميگويند. بیمار مبتلا به سرطان کبد در صورتی از خارج کردن بخشی از کبد استفاده میکند که آزمونهاي آزمایشگاهی نشان دهند کبد بهدرستی کار میکند و نشانی از انتشار سرطان به غدد لنفاوی مجاور و بخشهای دیگر بدن وجود ندارد.
جراح، تومور و بخشی از بافت سالم کبد را که در اطراف تومور قرار دارد خارج میکند. وسعت جراحی به اندازه، تعداد و محل تومورها بستگي دارد. علاوه براین، چگونگی عملکرد کبد نیز بر وسعت جراحی تأثیر دارد.
گاه تا حدود 80 درصد کبد را برميدارند و جراح بخش عادی بافت کبد را باقی میگذارد. بافت سالم باقیمانده، عملکرد کبد را بهعهده میگیرد. علاوه براین، کبد این توانایی را دارد که بافت خارج شده را مجدداً بازسازی کند. سلولهای جدید در چند هفته رشد میکنند.
معمولاً پس از جراحی بیمار برای بازیابی سلامتی نیاز به زمان دارد و این مدت زمان نسبت به هر فرد متفاوت است. بعيد نيست در چند روز اول احساس درد و ناراحتی كنيد. داروها به مهار درد شما کمک ميکنند. شما باید پيش از جراحی در مورد برنامۀ تسکین درد با پزشک یا پرستار صحبت کنید. در صورتیکه پس از جراحی نیاز به داروی مهار درد بیشتری داشتید پزشک در برنامۀ شما تغییر ایجاد ميکند.
احساس خستگی و ضعف تا مدتی پس از جراحی عادی است. شايد هم مبتلا به اسهال شويد یا احساس پری در شکم داشته باشید. گروه مراقبت پزشکی از شما مراقبت میکنند تا در صورت بروز خونریزی، عفونت یا نارسايي کبد یا مشکلات دیگر اقدامات لازم را انجام دهند.
پیوند کبد
از پیوند کبد در صورتی استفاده ميكنند که تومور کوچک باشد، به نواحی خارج از کبد منتشر نشده باشد و بافت کبد مناسب اهدا شده قابل دستیابی باشد.
بافت کبد اهدایی از فردی که فوت کرده است یا از اهداکنندة زنده کبد تهیه میشود. در صورتیکه اهداکننده زنده باشد، بافت بخشی از کبد است و شامل یک کبد کامل نیست.
در مدت زمانیکه شما منتظر دسترسی به بافت کبد اهدایی هستید گروه مراقبتهای پزشکی بر وضعیت سلامتی شما نظارت ميكنند و درمانهای دیگری را برای شما فراهم میآورند.
هنگامیکه بافت کبد سالم از سوی اهدا کننده در دسترس قرار گرفت جراح پیوند، کل کبد شما را خارج میکند (کبدبرداری کامل) و بافت اهدا شده را بهجای آن قرار میدهد. پس از جراحی، گروه مراقبتهای پزشکی برای مهار درد داروهایی را به شما ميدهند. شايد لازم باشد برای چند هفته در بیمارستان بستری شوید. در طی این زمان گروه مراقبتهای پزشکی بر چگونگی پذیرش کبد جدید توسط بدنتان نظارت ميكنند. شما برای جلوگيري از پس زدن (نپذیرفتن) کبد جدید توسط سیستم دفاعي، از دارو استفاده ميكنيد. این داروها معمولاً منجر به پف کردن صورت، بالارفتن فشارخون یا افزایش موهای بدن ميشوند.
تخریب بافت
روشهای تخریب، بافت سرطان را در کبد نابود می کنند. این روشها شیوههایی برای مهار سرطان کبد و طولانی کردن مدت زمان زندگی بیمار هستند. افرادی از اين روشها استفاده ميكنند که منتظر انجام پیوند کبد هستند و يا توانایی انجام جراحی یا پیوند کبد را ندارند. پيش ميآيد كه جراحی برای خارج کردن تومور به دلیل سیروز یا شرایط دیگری که منجر به عملکرد نامناسب کبد میشوند امکانپذیر نباشد. علاوه براین، بعيد نيست بیمار به دلیل محل تومور در کبد یا مشکلات پزشکی دیگر نتواند از جراحی استفاده کند. روشهای تخریب بافت شامل اين موارد هستند:
تخریب بافت با امواج رادیویی : پزشک از کاوشگر مخصوصی که الکترودهای کوچکی دارد برای نابودي سلولهای سرطانی به وسیلۀ گرما استفاده میکند. برای هدایت کاوشگر به سمت تومور از اولتراسوند، سی.تی. یا ام.آر.آی استفاده ميشود. معمولاً پزشک کاوشگر را مستقیماً از طریق پوست وارد بدن شما ميکند و فقط نیاز به استفاده از بیحسی موضعی وجود دارد.
گاهی، لازم است از جراحی همراه با بیهوشی عمومی استفاده كنند تا پزشک کاوشگر را از طریق شکاف کوچکی در شکم (با استفاده از لاپاروسکوپ) یا از طریق شکاف بزرگتری که شکم شما را باز میکند، درون بدن وارد کند.
بعضی از بیماران پس از این عمل درد یا تب مختصری خواهند داشت ولی معمولاً نیاز نیست فرد در بیمارستان بستری شود. تخریب بافت با امواج رادیویی نوعی گرما درمانی است. درمانهای دیگری که از گرما برای از نابودي تومورهای کبد استفاده می کنند شامل لیزر درمانی یا مایکروویو درمانی است. استفاده از این روشها کمتر از تخریب بافت با امواج رادیویی رایج هستند.
تزریق اتانول از طریق پوست: پزشک از اولتراسوند برای هدایت سوزنی نازک درون تومور کبد استفاده میکند. الکل (اتانول) بهطور مستقیم در تومور تزریق میشود و سلولهای سرطانی را از بین میبرد. از این شیوه یک یا دو بار در هفته استفاده ميشود. در این روش، معمولاً از بی حسی موضعی استفاده ميكنند ولی در صورتیکه تعداد تومورها در کبد شما زیاد باشد نیاز به استفاده از بیهوشی عمومی وجود دارد. معمولاً تزریق تب یا درد در پي خواهد داشت. پزشک برای تسکین این مشکلات دارو تجویز ميکند.
امبولیزاسیون
برای کسانیکه نمیتوانند از جراحی یا پیوند کبد استفاده کنند استفاده از امبولیزاسیون یا امبولیزاسیون شیمیایی (Chemoembolization) گزینۀ درمانی مناسبی است. پزشک کاتتر باریکی در يكي از سرخرگهاي پای شما وارد ميكند و کاتتر را به سمت سرخرگ کبدی حرکت میدهد. برای انجام امبولیزاسیون پزشک ذرات کوچکی را در کاتتر تزریق میکند. این ذرات جریان خون درون سرخرگ را مسدود میکنند. بسته به نوع ذرات استفاده شده، انسداد دایمی یا موقتی است.
در صورت مسدود شدن جریان خون تومور از سرخرگ کبدی(Hepatic Artery)، تومور از بین میرود. اگرچه سرخرگ کبدی مسدود است ولی بافت سالم کبد، خون را از طریق سیاهرگ باب (Hepatic Portal Vein) دریافت میکند.
برای انجام امبولیزاسیون شیمیایی، پزشک پيش از تزریق ذرات کوچک مسدودکنندۀ جریان خون مقداری داروی ضدسرطان (شیمیدرمانی) درون سرخرگ تزریق میکند. با مسدود شدن جریان خون، دارو مدت طولانیتری در کبد باقی میماند.
شما باید برای انجام این عمل از آرامبخش استفاده کنید ولی معمولاً نیازی به استفاده از بیهوشی عمومی وجود ندارد. بهطور معمول به مدت 2 تا 3 روز پس از درمان در بیمارستان بستری خواهید شد.
امبولیزاسیون معمولاً به درد شکمی، حالت تهوع، استفراغ و تب خواهد انجاميد. پزشک برای تخفیف این مشکلات دارو تجویز ميکند. بعضی از افراد تا چند هفته پس از درمان احساس خستگی شدید ميکنند.
هدفدرمانی
برخي از افرادی که نمیتوانند از جراحی یا پیوند کبد استفاده کنند از داروهایی استفاده ميکنند که به آنها هدفدرمانی ميگويند. قرصهای سورافنیب (Sorafenib)، نکساوار (Nexavar) اولین هدفدرمانی تأیید شدة سرطان کبد بودند.
هدفدرمانی سرعت رشد تومورهای کبد را کاهش میدهد و علاوه براین مصرف خون آنها را کم می کند. دارو از طریق دهان مصرف میشود.
عوارض جانبی احتمالی شامل حالت تهوع، استفراغ، زخم دهان و از دست دادن اشتها هستند. گاهی، فرد دچار درد در ناحیۀ سینه ميشود، مشکلات خونریزی دارد و یا دست و پای او تاول ميزند. گاهي هم دارو باعث افزایش فشارخون ميشود. گروه مراقبتهای پزشکی فشار خون شما را در طی 6 هفته اول پس از درمان بهطور مرتب اندازه ميگيرند.
پرتودرمانی
پرتودرمانی از اشعههای با انرژی زیاد برای نابودي سلولهای سرطانی استفاده میکند. این روش برای تعداد کمی از افراد که نمیتوانند از جراحی استفاده کنند گزینة مناسبی است. گاهی، از این روش همراه با شیوههای درمانی دیگر استفاده ميكنند. همچنین ميتوان از پرتودرمانی برای تسکین درد ناشی از سرطان کبدی که به استخوان منتشر شده است استفاده کرد.
پزشکان از دو نوع پرتودرمانی برای معالجة سرطان کبد استفاده میکنند :
پرتودرمانی خارجی : پرتوها از دستگاه بزرگی ساطع میشوند. دستگاه اشعهها را به سمت سینه و شکم هدف میگیرد.
پرتودرمانی داخلی : پرتو، ناشی از گویهای رادیواکتیو کوچک است. پزشک از کاتتر برای تزریق گویهای کوچک درون سرخرگ کبدی استفاده میکند. گویها منبع خون تومور کبد را نابود ميكنند.
عوارض جانبی پرتودرمانی شامل حالت تهوع، استفراغ یا اسهال است. گروه مراقبت پزشکی روشهایی برای درمان يا مهار این عوارض جانبی به شما پیشنهاد ميکند.
شيميدرمانی
گاهی، از شیمیدرمانی- استفاده از دارو برای کشتن سلولهای سرطانی- در درمان سرطان کبد استفاده ميكنند. داروها معمولاً از طریق رگ وارد بدن بیمار میشوند (درون وریدی). داروها وارد جریان خون میشوند و به این وسیله در بدن منتشر میشوند.
شیمیدرمانی در بخش بیماران سرپایی بیمارستان، مطب دکتر یا خانه اعمال ميشود. به ندرت نیازی به بستری شدن در بیمارستان وجود دارد. عوارض جانبی شيميدرماني وابسته به نوع دارو و مقدار داروست. عوارض جانبی رایج شامل حالت تهوع، استفراغ، از دست دادن اشتها، سردرد، تب و لرز و ضعف است.
بعضی از داروها سطح سلولهای سالم خون را کاهش میدهند كه بعيد نيست دچار عفونت شويد یا به آساني خونریزی یا خونمردگی پیدا كنيد و به ضعف و خستگی شدیدی دچار شويد. گروه مراقبتهای پزشکی بر سطح سلولهای خون شما نظارت خواهند داشت. بعضی از عوارض جانبی با دارو قابل درمان است.